Hernie hiatale
« La hernie hiatale se produit lorsque la partie supérieure de l’estomac remonte vers le thorax à travers une petite ouverture située dans le diaphragme (le hiatus diaphragmatique). »
DR. RAMÓN ANGÓS MUSGO
SPÉCIALISTE. DÉPARTEMENT DE GASTROENTÉROLOGIE

Le diaphragme est le muscle qui sépare le thorax de l’abdomen. Le hiatus diaphragmatique fait partie de la barrière anatomique qui sépare l’œsophage de l’estomac.
Lorsque l’estomac se déplace vers le thorax, cette barrière devient inefficace et le contenu gastrique peut facilement remonter dans l’œsophage. Ainsi, la présence d’une hernie hiatale favorise le reflux gastro-œsophagien, bien qu’elle n’en soit pas la seule cause.
Bien qu’elle soit plus fréquente après 50 ans, de nombreuses personnes de tout âge, par ailleurs en bonne santé, présentent une hernie hiatale.

Avez-vous besoin que nous vous aidions ?
Quels sont les symptômes de la hernie hiatale ?
La brûlure ou sensation de cuisson (« pyrosis » en termes médicaux) qui remonte de l’estomac vers la gorge est le principal symptôme du RGO. Il est possible qu’elle soit associée à la remontée d’aliments acides ou amers de l’estomac vers la bouche.
Elle s’aggrave généralement après les repas, en particulier avec les aliments qui favorisent la relaxation du sphincter ou en cas d’excès diététiques. Dans de nombreux cas, elle s’aggrave également pendant le repos nocturne ou lorsque le tronc est fléchi.
Dans certains cas, les symptômes prédominants sont respiratoires : enrouement ou voix rauque (en raison de l’irritation du larynx par l’acide reflué) ou encore asthme ou difficulté respiratoire (suite à l’aspiration de l’acide dans les voies respiratoires).
Quels sont les symptômes les plus habituels ?
- Brûlure ou sensation de cuisson.
- Voix rauque.
- Asthme bronchique.
- Difficulté respiratoire.
Présentez-vous l’un de ces symptômes ?
Il est possible que vous présentiez une hernie hiatale
Quelles sont les causes de la hernie hiatale ?
La présence d’une hernie hiatale en tant que telle ne nécessite pas de traitement, sauf en cas de survenue des complications précédemment mentionnées.
Il existe des facteurs diététiques ou des habitudes de vie qui peuvent contribuer au reflux gastro-œsophagien.
Le chocolat, le poivre ou les épices, la menthe, les graisses, le café et les boissons alcoolisées favorisent la relaxation du SEI et, par conséquent, le reflux. Le tabac provoque également une relaxation du sphincter.
Toutes les situations entraînant une augmentation de la pression intra-abdominale (obésité, grossesse, certains types d’exercice physique) favorisent également le RGO.
Quelles sont les complications de la hernie hiatale ?
Il existe diverses complications liées au RGO, bien qu’elles ne surviennent pas dans la plupart des cas. Elles dépendent de la sévérité du reflux chez chaque patient.
La plus fréquente est l’oesophagite, c’est-à-dire l’inflammation de la muqueuse de l’oesophage exposée à l’acide. Il en existe différents degrés. Les oesophagites graves peuvent s’ulcérer et saigner, cicatriser de manière irrégulière, réduisant le diamètre de la lumière oesophagienne et entravant le passage des aliments.
Dans certains cas, il peut se produire une modification de la muqueuse oesophagienne normale, remplacée par une muqueuse plus proche de celle de l’estomac ou de l’intestin grêle, plus résistante à l’acide. Cette situation est connue sous le nom d’« oesophage de Barrett » et son importance principale réside dans le fait qu’il est considéré comme un facteur de risque de développement d’un cancer de l’oesophage.
Comment diagnostique-t-on la hernie hiatale ?
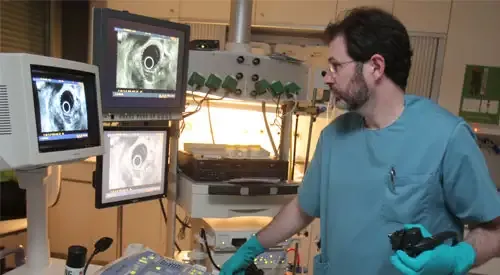
Le diagnostic initial de la hernie hiatale repose sur les symptômes ; toutefois, si ceux-ci sont quotidiens ou si un traitement pharmacologique doit être maintenu plus de 2 à 3 semaines, il est souhaitable d’effectuer des examens plus spécifiques.
- Radiographies : on administre un liquide par voie orale, opaque aux rayons X, et l’on étudie le passage de l’oesophage à l’estomac ainsi que la présence ou non d’un reflux vers l’oesophage.
- Gastroscopie : un tube muni d’une caméra vidéo à son extrémité est introduit par la bouche jusqu’à l’estomac. Il permet de visualiser directement les parois de l’oesophage et de l’estomac, de détecter une éventuelle inflammation oesophagienne (oesophagite) et d’en apprécier la sévérité ; il permet également de prélever des biopsies en cas de lésions et d’écarter d’autres maladies pouvant simuler un RGO.
- Manométrie oesophagienne : au moyen d’une sonde, on étudie la motilité de l’oesophage lorsque le patient avale des liquides.
- pH-métrie de 24 heures : elle consiste à introduire par le nez une sonde munie à son extrémité d’un capteur qui détecte le pH présent dans l’oesophage et/ou l’estomac. Elle permet de savoir quand surviennent les épisodes de reflux, combien de temps ils durent, s’ils sont ou non liés aux symptômes, etc.
Comment traite-t-on la hernie hiatale ?
Comment traite-t-on la hernie hiatale ?
Le traitement du RGO dépend de sa sévérité. Dans les formes légères, l’objectif est uniquement de contrôler les symptômes ; dans les formes graves ou compliquées, le traitement vise au-delà du soulagement clinique et cherche à prévenir ou traiter les complications découlant de ce reflux.
Dans tous les cas, la première étape consiste à adopter des mesures diététiques et posturales simples qui permettent, dans de nombreux cas (25 % environ), un contrôle adéquat des symptômes :
- Eviter les aliments et les boissons qui favorisent la relaxation du SEI, notamment les graisses (en particulier les fritures), le poivre et les épices, le chocolat, l’alcool, le café, les agrumes et la tomate.
- Perdre du poids en cas d’obésité.
- Arrêter de fumer.
- Surélever la tête du lit d’environ 10 cm. Il est important de NE PAS utiliser de coussins, qui ne font que fléchir le cou. Il s’agit d’obtenir une inclinaison de tout le tronc, c’est pourquoi on recommande des lits articulés ou de placer des cales en bois sous les pieds avant du lit.
- Eviter de se coucher avant l’écoulé de 2 à 3 heures après le repas. Un traitement pharmacologique est indiqué lorsque ces mesures ne suffisent pas.
- Les mesures diététiques et posturales DOIVENT être maintenues malgré la prise d’un traitement pharmacologique, car il est démontré qu’elles contribuent fortement à un bon contrôle clinique de la maladie.
Il existe essentiellement deux types de traitement pharmacologique :
Médicaments qui diminuent les sécrétions acides de l’estomac.
- Antiacides : ils neutralisent l’acide présent dans l’estomac. Ils procurent un soulagement rapide mais temporaire des symptômes. S’ils sont nécessaires plus de trois semaines consécutives, il est indispensable de consulter un médecin afin d’étudier un éventuel reflux et de choisir le traitement le plus approprié.
- Antisécrétoires : ils inhibent la sécrétion acide de l’estomac. L’acide présent au moment où les symptômes apparaissent n’est pas neutralisé, de sorte que le soulagement n’est pas aussi rapide que celui obtenu avec les antiacides, mais il est plus durable. On peut les considérer comme une manière de « prévenir » les symptômes plutôt que de les éliminer immédiatement une fois qu’ils sont apparus. Ce sont les médicaments utilisés dans les cas de symptômes chroniques, lorsque l’on parle de « maladie de reflux gastro-œsophagien ». Il existe de nombreux types d’antisécrétoires qui diffèrent par leur capacité à inhiber la sécrétion.
Médicaments qui augmentent le tonus musculaire du SEI et favorisent la vidange gastrique.
Ils sont globalement connus sous le nom de procinétiques. Ils sont généralement utilisés en association avec les précédents afin d’obtenir une plus grande efficacité.
Dans certains cas, ils peuvent constituer le seul traitement de maintien nécessaire.
En principe, le RGO est une maladie chronique et, à ce titre, nécessite un traitement de maintien, dont la durée dépend toutefois de la gravité du reflux et de la présence de complications.
En général, les formes légères et non compliquées nécessitent seulement un contrôle des symptômes, et la durée du traitement dépend uniquement de l’intensité des troubles rapportés par le patient.
Les formes graves ou compliquées nécessitent un traitement de maintien même en l’absence de symptômes.
Lorsque qu’un traitement pharmacologique au long cours est nécessaire, ou lorsqu’il faut utiliser des doses très élevées d’antisécrétoires, on peut envisager un traitement chirurgical, appelé fundoplicature, qui peut aujourd’hui être réalisé dans la plupart des cas par laparoscopie (chirurgie mini-invasive).
Il est important de procéder à une étude détaillée du RGO dans chaque cas particulier avant d’indiquer un traitement chirurgical.
Le Département de Gastroentérologie
de la Clínica Universidad de Navarra
Le Département de Gastroentérologie de la Clínica Universidad de Navarra est composé d’une équipe pluridisciplinaire de spécialistes experts dans le diagnostic et le traitement des maladies de l’appareil digestif.
Notre objectif est que chaque diagnostic soit établi avec soin et que le plan de traitement soit adapté à chaque patient.
Maladies que nous traitons
- Achalasie
- Cancer du côlon
- Côlon irritable
- Diverticulose et diverticulite
- Diverticule de Zenker
- Maladie cœliaque
- Maladie inflammatoire de l’intestin : maladie de Crohn et rectocolite hémorragique
- Œsophagite à éosinophiles
- Constipation
- Gastrite chronique
- Hernie hiatale
- RGO : reflux gastro-œsophagien
- Ulcère peptique

Pourquoi à la Clínica ?
- Des médecins spécialistes qui font référence au niveau national.
- Une équipe infirmière spécialisée.
- Unité d’endoscopies et Unité de Prévention et de Consultation à Haut Risque de Tumeurs Digestives pour offrir les meilleurs soins à nos patients.















