Hernia de hiato
"La hernia de hiato se produce cuando la porción superior del estómago asciende hacia el tórax a través de una pequeña abertura que existe en el diafragma (hiato diafragmático)".
DR. RAMÓN ANGÓS MUSGO
ESPECIALISTA. DEPARTAMENTO DE DIGESTIVO

El diafragma es el músculo que separa el tórax del abdomen. El hiato diafragmático es parte de la barrera anatómica que separa el esófago del estómago.
Si se desplaza el estómago hacia el tórax, esta barrera no es efectiva y el contenido gástrico puede pasar con facilidad al esófago. Por lo tanto, la existencia de una hernia de hiato favorece el reflujo gastro-esofágico, pero no es su única causa.
Aunque es más frecuente a partir de los 50 años, existen muchas personas de todas las edades, por lo demás sanas, que presentan hernia de hiato.

¿Cuáles son los síntomas de la hernia de hiato?
El ardor o quemazón («pirosis» en términos médicos) que asciende desde el estómago hacia la garganta, es el principal síntoma del RGE. Es posible que se asocie al paso de alimentos ácidos o amargos desde el estómago a la boca.
Generalmente empeora tras las comidas, especialmente con los alimentos que favorecen la relajación del esfínter o con excesos dietéticos. En muchos casos también empeora durante el descanso nocturno o cuando se flexiona el tronco.
En algunos casos los síntomas predominantes son respiratorios: afonía o carraspera (por irritación de la laringe por el ácido refluido) o incluso asma o dificultad respiratoria (por aspiración del ácido a la vía respiratoria).
¿Cuáles son los síntomas más habituales?
- Ardor o quemazón.
- Carraspera.
- Asma bronquial.
- Dificultad respiratoria.
¿Tiene alguno de estos síntomas?
Puede que presente una hernia de hiato
¿Cuáles son las causas de la hernia de hiato?
La existencia de una hernia de hiato «per se» no requiere tratamiento salvo que existan las complicaciones antes citadas.
Existen factores dietéticos o formas de vida que pueden contribuir al reflujo gastro-esofágico.
El chocolate, la pimienta o especias, la menta, las grasas, el café y las bebidas alcohólicas favorecen la relajación del EEI y por lo tanto, el reflujo. También el tabaco produce relajación del esfínter.
Todas aquellas situaciones que supongan un aumento de la presión intra-abdominal (obesidad, embarazo, determinados tipos de ejercicio físico) favorecen también el RGE.
¿Cuáles son las complicaciones de la hernia de hiato?
Existen diversas complicaciones derivadas del RGE, aunque éstas no ocurren en la mayoría de los casos. Dependen de la severidad del reflujo en cada sujeto.
La más frecuente es la esofagitis, que es la inflamación de la mucosa del esófago que está expuesta al ácido. Existen distintos grados. Las esofagitis graves pueden: ulcerarse y sangrar; cicatrizar de forma irregular, reduciendo el diámetro de la luz esofágica y dificultando el paso de los alimentos.
En algunos casos se puede producir un cambio de la mucosa normal esofágica, que es sustituida por una mucosa más parecida a la del estómago o a la del intestino delgado, más resistente al ácido. Esta situación se conoce como «esófago de Barrett» y su principal importancia radica en que se considera un factor de riesgo para desarrollar cáncer de esófago.
¿Cómo se diagnostica la hernia de hiato?
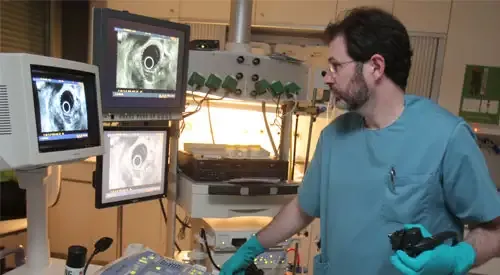
El diagnóstico inicial de la hernia de hiato se basa en los síntomas; sin embargo, si estos son diarios o es necesario mantener tratamiento farmacológico durante más de 2-3 semanas, es conveniente realizar exploraciones más específicas.
- Radiografías: se administra un líquido oralmente, que es opaco y se puede ver por rayos X, y se estudia el paso de esófago a estómago y la existencia o no de reflujo hacia el esófago.
- Gastroscopia: se introduce un tubo con una cámara de vídeo en la punta a través de la boca para llegar al estómago. Permite ver directamente las paredes del esófago y del estómago, con lo que permite saber si se ha producido inflamación esofágica (esofagitis) y su severidad; también permite tomar muestras para biopsia en el caso de encontrar lesiones y descartar otras enfermedades que pueden simular RGE.
- Manometría esofágica: mediante una sonda se estudia cómo se mueve el esófago cuando el paciente traga líquidos.
- pH metría de 24 horas: consiste en introducir una sonda por la nariz con un sistema en la punta que detecta el pH que existe en el esófago y/o en el estómago. Permite saber cuándo se producen los episodios de reflujo, cuánto tiempo duran, si se relacionan o no con los síntomas, etc.
¿Cómo se trata la hernia de hiato?
El tratamiento del RGE depende de su severidad. En los casos leves el objetivo es sólo controlar los síntomas; en los casos graves o complicados el objetivo del tratamiento va más allá del alivio clínico y pretende evitar o tratar las complicaciones derivadas de este reflujo.
En cualquier caso, el primer paso consiste en tomar unas medidas dietéticas y posturales sencillas que permiten en muchos casos (25 por ciento) un adecuado control de los síntomas:
- Evitar las comidas y las bebidas que favorecen la relajación del EEI, incluyendo grasas (especialmente fritos), pimienta y especias, chocolate, alcohol, café, frutos cítricos y tomate.
- Perder peso en caso de obesidad.
- Dejar de fumar.
- Elevar la cabecera de la cama unos 10 cm. Es importante NO colocar almohadas, que sólo consiguen flexionar el cuello. Se trata de conseguir una inclinación de todo el tronco, por eso se aconsejan camas articuladas o colocar tacos de madera en las patas delanteras de la cama.
- Evitar acostarse hasta haber pasado 2 ó 3 horas de la ingesta. El tratamiento farmacológico se indica cuando las medidas anteriores no son suficientes.
- Las medidas dietéticas y posturales DEBEN mantenerse a pesar de seguir un tratamiento farmacológico, puesto que está demostrado que ayudan sensiblemente al buen control clínico de la enfermedad.
Existen fundamentalmente 2 tipos de tratamiento farmacológico:
Fármacos que disminuyen las secreciones ácidas del estómago.
- Antiácidos: consiguen neutralizar el ácido existente en el estómago. Consiguen un alivio rápido, aunque temporal, de los síntomas. Si se requieren durante más de tres semanas seguidas, es imprescindible acudir al médico para estudiar el posible reflujo y optar por el tratamiento más adecuado.
- Antisecretores: inhiben la secreción ácida del estómago. El ácido existente en el momento que se producen los síntomas no se neutraliza, por lo que el alivio de los síntomas no es tan rápido como el conseguido por los antiácidos, aunque es más duradero. Se puede considerar una forma de «prevenir» los síntomas, más que de eliminarlos inmediatamente una vez que aparecen. Son los fármacos utilizados en los casos de síntomas crónicos, cuando hablamos de «enfermedad por reflujo gastro-esofágico». Existen muchos tipos de fármacos anti-secretores, que difieren en cuanto a su capacidad de inhibir la secreción.
Fármacos que aumentan el tono muscular del EEI y favorecen el vaciamiento del estómago.
Se conocen en general como procinéticos. Suelen utilizarse asociados a los anteriores para conseguir una mayor efectividad.
En ocasiones puede ser el único tratamiento de mantenimiento necesario.
En principio, el RGE es una enfermedad crónica, y como tal, requiere un tratamiento de mantenimiento, aunque éste depende de la gravedad del reflujo y de la existencia de complicaciones.
En general, los casos leves y no complicados, solo requieren controlar los síntomas, y la duración del tratamiento depende solamente de las molestias que refiere el paciente.
En los casos graves o complicados, requieren tratamiento de mantenimiento aunque no existan síntomas.
Cuando es necesario un tratamiento farmacológico a largo plazo, o en el caso de que sean necesarias dosis muy altas de fármacos anti-secretores, se puede optar por un tratamiento quirúrgico, llamado funduplicatura, y que en la actualidad se puede realizar en la mayor parte de los casos por laparoscopia (cirugía mínimamente invasiva).
Es importante un estudio detallado del RGE de cada caso particular antes de indicar el tratamiento quirúrgico.
El Departamento de Digestivo
de la Clínica Universidad de Navarra
El Departamento de Digestivo de la Clínica Universidad de Navarra está compuesto por un equipo multidisciplinar de especialistas expertos en el diagnóstico y tratamiento de las enfermedades del tracto digestivo.
Nuestro objetivo es que cada diagnóstico sea cuidadosamente establecido y el plan de tratamiento se ajuste a cada paciente.
Enfermedades que tratamos
- Acalasia
- Cáncer de colon
- Colon irritable
- Diverticulosis y diverticulitis
- Divertículo de Zenker
- Enfermedad celíaca
- Enfermedad inflamatoria intestinal: Enfermedad de Crohn y Colitis Ulcerosa
- Esofagitis eosinofílica
- Estreñimiento
- Gastritis crónica
- Hernia de hiato
- Pólipos en el colon
- Reflujo gastroesofágico
- Úlcera péptica

¿Por qué en la Clínica?
- Especialistas médicos que son referencia a nivel nacional.
- Equipo de enfermería especializado.
- Unidad de Endoscopias y Unidad de Prevención y Consulta de Alto Riesgo de Tumores Digestivos para ofrecer el mejor cuidado a nuestros pacientes.















