Esofagitis eosinofílica
"La esofagitis eosinofílica, aunque crónica, tiene tratamiento eficaz y un buen pronóstico si se diagnostica de forma precoz y se aborda de manera personalizada".
DRA. SUSANA DE LA RIVA ONANDÍA
ESPECIALISTA. DEPARTAMENTO DE DIGESTIVO

¿Qué es la esofagitis eosinofílica?
La esofagitis eosinofílica es una enfermedad inflamatoria crónica del esófago de origen inmunológico y alérgico, caracterizada por una acumulación anormal de eosinófilos —un tipo de glóbulo blanco— en el revestimiento esofágico. Esta inflamación dificulta el paso normal de los alimentos, generando síntomas como disfagia (dificultad al tragar), dolor torácico o sensación de atasco de la comida, especialmente en personas jóvenes o con antecedentes de alergias.
Esta acumulación suele estar relacionada con una reacción a ciertos alimentos y desencadena una inflamación persistente que puede dañar el tejido esofágico. Afecta tanto a niños como a adultos, y su diagnóstico ha aumentado significativamente en la última década gracias al mayor conocimiento médico y la mejora en las técnicas de endoscopia con biopsia.
La esofagitis eosinofílica, aunque crónica, tiene tratamiento eficaz y un buen pronóstico si se diagnostica de forma precoz y se aborda de manera personalizada.
Contar con un equipo multidisciplinar que incluya especialistas en Digestivo, Alergología y Nutrición es clave para ofrecer un tratamiento integral que mejore la calidad de vida del paciente y evite complicaciones como el estrechamiento del esófago.

¿Cuáles son los síntomas de la esofagitis eosinofílica?
La esofagitis eosinofílica puede manifestarse de forma distinta según la edad del paciente. Mientras que en adultos predominan los síntomas mecánicos al tragar, en niños los signos pueden ser más inespecíficos o confundirse con otras enfermedades digestivas o alérgicas.
Síntomas en adultos
En personas adultas, los síntomas suelen estar directamente relacionados con la dificultad para tragar (disfagia) y molestias retroesternales. Los más frecuentes son:
- Dificultad progresiva para tragar alimentos sólidos, especialmente secos o mal masticados.
- Sensación de que la comida se queda atascada en el esófago (impactación), que en ocasiones requiere atención médica urgente para retirar el bolo alimenticio.
- Dolor torácico central no relacionado con el ejercicio, que no mejora con antiácidos y puede confundirse con dolor cardíaco.
- Episodios de reflujo o regurgitación de alimentos no digeridos, incluso sin acidez.
- Evitan ciertos alimentos o adaptan su forma de comer (comen despacio, beben líquidos entre bocados), lo que puede retrasar el diagnóstico.
Síntomas en niños
En la infancia, los síntomas varían según la edad y pueden ser más difíciles de identificar:
- Bebés: rechazo del pecho o el biberón, llanto al comer, dificultad para ganar peso.
- Niños pequeños: vómitos frecuentes, dolor abdominal recurrente, selectividad extrema con los alimentos.
Niños mayores o adolescentes:
- Dificultad para tragar alimentos sólidos (disfagia).
- Episodios de impactación esofágica.
- Retraso en el crecimiento, bajo peso o talla baja.
- Falta de respuesta a tratamientos habituales para el reflujo gastroesofágico.
¿Tiene alguno de estos síntomas?
Puede que presente una esofagitis eosinofílica
Causas de la esofagitis eosinofílica
Factores genéticos
Se cree que la esofagitis eosinofílica tiene un componente genético, lo que significa que las personas con antecedentes familiares de esta enfermedad tienen mayor riesgo de padecerla.
Alergias alimentarias
Las alergias alimentarias son una de las principales causas de la esofagitis eosinofílica. Algunos alimentos comunes que pueden provocar alergias incluyen leche, huevos, trigo, soja, nueces y mariscos.
Otras causas
También hay otras condiciones médicas y factores ambientales que pueden aumentar el riesgo de desarrollar esofagitis eosinofílica, como el reflujo gastroesofágico, el asma y las infecciones parasitarias.
Complicaciones
Si no se trata adecuadamente, la esofagitis eosinofílica puede llevar a complicaciones como estrechamiento del esófago, úlceras esofágicas, impactación alimentaria y, en casos raros, perforación esofágica.Prevención de la esofagitis eosinofílica
Aunque no existe una prevención garantizada para la esofagitis eosinofílica, mantener una dieta saludable y evitar los alimentos que se sabe que provocan alergias puede reducir el riesgo de desarrollar la enfermedad.
¿Cómo se diagnostica la esofagitis eosinofílica?
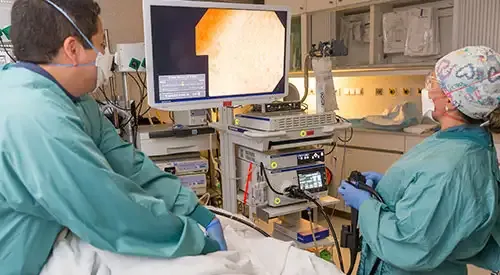
El diagnóstico debe basarse en una combinación de síntomas clínicos, hallazgos endoscópicos y confirmación histológica mediante biopsia.
Pruebas médicas habituales
El primer paso suele ser una endoscopia digestiva alta, que permite visualizar directamente el interior del esófago. En pacientes con esofagitis eosinofílica, es frecuente observar: anillos concéntricos ("esófago en tráquea"), surcos longitudinales, exudados blancos (depósitos inflamatorios) y/o estrechamientos o rigidez de las paredes esofágicas
Sin embargo, estos hallazgos no siempre están presentes, y su ausencia no excluye el diagnóstico. Por eso, es esencial combinar la endoscopia con otras pruebas:
- pH-metría esofágica: para descartar reflujo ácido como causa principal.
- Pruebas de alergia: especialmente en pacientes con antecedentes atópicos.
- Evaluación nutricional: en casos con sospecha de alergias alimentarias múltiples.
Biopsia esofágica: ¿es necesaria?
Sí, la biopsia esofágica es imprescindible para confirmar el diagnóstico. Durante la endoscopia, se toman varias muestras del revestimiento esofágico que son analizadas por el patólogo. El hallazgo clave es la presencia de eosinófilos en número elevado (≥15 eosinófilos por campo de gran aumento).
La biopsia no solo permite diagnosticar, sino también valorar la respuesta al tratamiento en controles posteriores. Es una prueba segura, bien tolerada, y esencial para diferenciar la esofagitis eosinofílica de otras causas de inflamación esofágica.
¿Cómo se trata la esofagitis eosinofílica?
El objetivo principal reducir la inflamación del esófago, aliviar los síntomas y prevenir complicaciones a largo plazo.
Inhibidores de la bomba de protones (IBP)
Aunque los IBP —como el omeprazol, esomeprazol o pantoprazol— se utilizan habitualmente para tratar el reflujo ácido, se ha comprobado que también ejercen un efecto antiinflamatorio sobre la mucosa esofágica en pacientes con esofagitis eosinofílica.
Aproximadamente el 50 % de los pacientes responden favorablemente, con mejoría tanto de los síntomas como de los hallazgos inflamatorios en la biopsia. Son medicamentos de uso sencillo, ampliamente disponibles y con un perfil de seguridad favorable, lo que los convierte en una de las primeras opciones de tratamiento.
Corticoides tópicos
Los corticoides de acción local, como la fluticasona o la budesonida oral viscosa (Jorveza®), están específicamente formulados para actuar directamente sobre el esófago sin absorberse a nivel sistémico.
Esto permite reducir de forma eficaz la inflamación esofágica sin los efectos secundarios propios de los corticoides sistémicos. Diversos estudios han demostrado su eficacia tanto en la remisión de los síntomas como en la curación histológica, con muy pocos efectos adversos reportados.
Fármacos biológicos
Diseñados para actuar específicamente sobre los mecanismos inmunológicos que causan la enfermedad.
Actualmente, el único biológico aprobado para esta indicación es Dupilumab (Dupixent®), indicado en pacientes que no han respondido adecuadamente a tratamientos convencionales, como los corticoides tópicos o las dietas de eliminación.
Este medicamento actúa bloqueando la acción de proteínas implicadas en la inflamación alérgica —concretamente las vías de la interleucina-4 (IL-4) y la interleucina-13 (IL-13)—, reduciendo así la respuesta eosinofílica en el esófago.
- Vía de administración: inyecciones subcutáneas, generalmente semanales.
- Evidencia clínica: ha demostrado una mejoría significativa de los síntomas (como la disfagia) y una reducción clara de la inflamación histológica en el tejido esofágico.
Desde la Clínica Universidad de Navarra, evaluamos cada caso de forma personalizada para valorar la indicación de este tratamiento avanzado, en coordinación con nuestros equipos de Alergología e Inmunología.
Dilatación esofágica
En algunos pacientes con esofagitis eosinofílica avanzada, la inflamación crónica mantenida en el tiempo puede provocar un estrechamiento del esófago (estenosis), dificultando de forma significativa el paso de los alimentos y generando una disfagia persistente.
Cuando esta obstrucción mecánica es relevante y no mejora con el tratamiento farmacológico o dietético, se puede valorar la realización de una dilatación esofágica endoscópica. Este procedimiento consiste en introducir, a través de una endoscopia, un balón o dilatador que permite ensanchar de forma controlada el conducto esofágico.
La dilatación no trata directamente la causa inflamatoria subyacente, pero alivia de manera inmediata los síntomas mecánicos de obstrucción, mejorando la capacidad para tragar y la calidad de vida del paciente.
Es un procedimiento seguro, bien tolerado y con bajo riesgo de complicaciones si se realiza en centros especializados. Puede ser necesario repetir la dilatación en algunos casos si la estenosis tiende a recidivar.
Desde la Clínica Universidad de Navarra, evaluamos cuidadosamente la indicación de esta técnica, considerando siempre la combinación con un tratamiento antiinflamatorio de base que controle la enfermedad y evite nuevas lesiones.
El Departamento de Digestivo
de la Clínica Universidad de Navarra
El Departamento de Digestivo de la Clínica Universidad de Navarra está compuesto por un equipo multidisciplinar de especialistas expertos en el diagnóstico y tratamiento de las enfermedades del tracto digestivo.
Nuestro objetivo es que cada diagnóstico sea cuidadosamente establecido y el plan de tratamiento se ajuste a cada paciente.
Enfermedades que tratamos
- Acalasia
- Cáncer de colon
- Colon irritable
- Diverticulosis y diverticulitis
- Divertículo de Zenker
- Enfermedad celíaca
- Enfermedad inflamatoria intestinal: Enfermedad de Crohn y Colitis Ulcerosa
- Esofagitis eosinofílica
- Estreñimiento
- Gastritis crónica
- Hernia de hiato
- Pólipos en el colon
- Reflujo gastroesofágico
- Úlcera péptica

¿Por qué en la Clínica?
- Especialistas médicos que son referencia a nivel nacional.
- Equipo de enfermería especializado.
- Unidad de Endoscopias y Unidad de Prevención y Consulta de Alto Riesgo de Tumores Digestivos para ofrecer el mejor cuidado a nuestros pacientes.
Nuestro equipo de profesionales
Preguntas frecuentes
La mejor dieta para la esofagitis eosinofílica es una dieta de eliminación, la cual implica evitar aquellos alimentos que puedan desencadenar o agravar los síntomas de esta enfermedad. Es importante tener en cuenta que cada persona puede reaccionar de manera diferente a ciertos alimentos, por lo que la dieta debe ser personalizada y adaptada a las necesidades específicas del paciente.
Para establecer la dieta adecuada, es fundamental trabajar con un médico y un nutricionista especializado en alergias alimentarias. Algunos de los alimentos más comunes que pueden ser causantes de esofagitis eosinofílica incluyen:
- Lácteos: leche, queso, yogur y otros productos derivados de la leche.
- Huevos.
- Soja: productos de soja como tofu, leche de soja y otros alimentos que contengan soja.
- Trigo: pan, pasta, cereales y otros alimentos que contengan gluten.
- Frutos secos: almendras, nueces, cacahuetes, etc.
- Mariscos: camarones, cangrejos, langostas y otros mariscos.
- Pescado: especialmente aquellos con espinas.
Una vez identificados los alimentos desencadenantes, estos deberán ser eliminados de la dieta del paciente.
Posteriormente, se pueden reintroducir gradualmente bajo supervisión médica para determinar si el paciente ha desarrollado tolerancia a esos alimentos. Además, es fundamental asegurar una dieta equilibrada y nutritiva, que proporcione al paciente todos los nutrientes esenciales para mantener una buena salud.
La esofagitis eosinofílica se considera una enfermedad crónica de causa inmunológica. Aunque actualmente no tiene cura definitiva, sí dispone de tratamientos eficaces que permiten controlar los síntomas, reducir la inflamación y prevenir complicaciones a largo plazo.
La clave está en el seguimiento individualizado: hay pacientes que logran una remisión estable, incluso sin síntomas, siempre que mantengan las medidas terapéuticas adecuadas.
Aunque ambos trastornos pueden causar molestias al tragar y dolor torácico, sus orígenes y mecanismos son diferentes.
El reflujo gastroesofágico se debe al paso del ácido del estómago al esófago, mientras que la esofagitis eosinofílica es una enfermedad inflamatoria inmunomediada.
Además, los tratamientos estándar para el reflujo (como los antiácidos) no suelen ser suficientes en la esofagitis eosinofílica. Solo una biopsia esofágica permite diferenciarlas con certeza.
Sí. Aunque en muchos casos comienza con síntomas leves, no tratar la esofagitis eosinofílica puede conducir a complicaciones como el desarrollo de estenosis (estrechamiento del esófago), impactaciones alimentarias repetidas o una pérdida importante de calidad de vida.
Además, la inflamación persistente puede generar cambios estructurales difíciles de revertir. Por eso, el diagnóstico precoz y el tratamiento mantenido son esenciales.
La enfermedad puede aparecer a cualquier edad, pero la forma de presentación varía. En niños, los síntomas suelen ser más inespecíficos o relacionados con problemas de alimentación y crecimiento. En adultos, predomina la disfagia.
Lo que sí es común en ambos grupos es la base inmunoalérgica de la enfermedad y la necesidad de un abordaje multidisciplinar y adaptado a cada etapa de la vida.















