Diabetes mellitus tipo 1
"Hay que conseguir un buen control de la glucemia para prevenir las complicaciones a medio-largo plazo del diabético: daño neurológico, renal, etc."
DR. JAVIER ESCALADA SAN MARTÍN
DIRECTOR. DEPARTAMENTO DE ENDOCRINOLOGÍA Y NUTRICIÓN

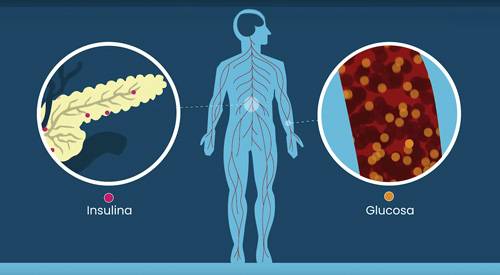
La diabetes es una afección crónica que aparece cuando el páncreas no es capaz de producir suficiente insulina o cuando el organismo no consigue utilizar la insulina que produce.
Se caracteriza fundamentalmente por la presencia de elevadas concentraciones de glucosa en sangre (hiperglucemia). Esto se produce debido a la alteración en la acción de la insulina o en ausencia de esta hormona, que es producida en el páncreas para permitir la captación de glucosa por los tejidos, que la utilizan como combustible.
Dentro de la diabetes mellitus (DM) tipo 1 se distinguen dos tipos fundamentales: la DM tipo 1a, de origen autoinmune, y la DM tipo 1b, de carácter idiopático.
En la diabetes autoinmune, son atacadas y destruidas las células productoras de insulina: las células beta del páncreas. Al carecer de insulina, no se puede realizar correctamente el metabolismo de los hidratos de carbono, grasas y proteínas.

¿Cuáles son los síntomas de la diabetes tipo 1?
Los síntomas principales antes del diagnóstico de la diabetes mellitus tipo 1 son:
- Cansancio.
- Pérdida de peso.
- Sed intensa.
- Continua producción de orina, incluso por la noche.
Es especialmente grave la elevación incontrolada en sangre de glucosa y los llamados cuerpos cetónicos (que se producen en el hígado por un exceso de grasas liberadas al torrente circulatorio en situaciones de gran insulinodeficiencia), ya que, sin tratamiento, es potencialmente mortal cuando llega al extremo del llamado coma cetoacidótico.
¿Tiene alguno de estos síntomas?
Puede que presente una diabetes mellitus tipo 1
¿Cuáles son las causas de la diabetes tipo 1?
La diabetes mellitus tipo 1 es una enfermedad autoinmune debida a factores genéticos y ambientales.
La diabetes mellitus tipo 1 es una enfermedad autoinmune, en la que las células productoras de insulina son atacadas y destruidas: las células beta del páncreas. Al carecer de insulina no se puede realizar correctamente el metabolismo de los hidratos de carbono, grasas y proteínas.
El desencadenamiento de este ataque autoinmune se produce por una combinación de factores genéticos y ambientales. Entre los factores ambientales, los virus parecen los candidatos más probables.
Hasta el momento, no se han identificado causas específicas (incluyendo vacunas y elementos de la dieta) que puedan desencadenar esta enfermedad en personas que deben tener previamente una susceptibilidad genéticamente condicionada.
Los factores hereditarios parecen tener un papel importante, pero la enfermedad prácticamente nunca se adquiere directamente por herencia.
Investigación y diabetes
La terapia celular y la inmunoterapia, principales esperanzas para tratar la diabetes.
Además del trasplante de islotes pancreáticos, que sigue mostrando limitaciones y un escaso rendimiento, las principales esperanzas están puestas en la terapia celular y en la inmunoterapia. Hasta la fecha, estas técnicas se han aplicado de manera experimental en animales.
La terapia celular busca lograr una fuente inagotable de células productoras de insulina a partir de células madre (embrionarias o adultas) con capacidad de autorregenerarse y diferenciarse a células maduras, en nuestro caso, a células beta productoras de insulina.
La inmunoterapia busca frenar la alteración del sistema inmune que destruye las células propias productoras de insulina.
El tratamiento con células madre mesenquimales adultas se trata de células madre pero con propiedades fundamentalmente inmunomoduladoras. Su obtención es relativamente sencilla, generalmente a partir de la médula ósea del propio paciente, sin precisar inmunosupresión.
¿Cómo se diagnostica la diabetes tipo 1?

El diagnóstico suele ser sencillo ya que se determina por un valor de glucosa en sangre claramente elevado (habitualmente superior a 200 mg/dl).
Los nuevos métodos de monitorización continua de glucosa en el espacio intersticial constituyen un gran avance en el manejo de estos pacientes. Por medio de una técnica mínimamente invasiva, como es insertar un sensor en la pared anterior del abdomen, se obtienen valores de glucosa durante aproximadamente 72 h ininterrumpidamente. Este sistema permite valorar las fluctuaciones glucémicas con el fin de mejorar el control metabólico.
En la Unidad de Diabetes, realizamos estudios de autoinmunidad pancreática para poder confirmar el dianóstico diferencial de la diabetes mellitus tipo 1 con los restantes síndromes diabéticos, con determinacion de los anticuerpos ICA, IAA, GAD e IA2.
El test de glucagón se realiza con el fin de estudiar la función residual de la célula pancreática (reserva pancreática) en pacientes afectos de diabetes mellitus.
¿Cómo se trata la diabetes tipo 1?
Desde el momento del diagnóstico debe iniciarse el tratamiento con insulina.
Pautas de tratamiento intensivo:
- Multidosis (regímenes basal-bolo). Mediante inyecciones múltiples (tres o más inyecciones al día). En general, se utiliza una insulina de acción intermedia o ultralenta (que hace al mismo tiempo de dosis basal) en combinación con insulina de acción rápida antes de las comidas.
- Bomba de infusión continua de insulina (BICI): permite administrar insulina de modo basal y en bolos antes de las comidas.
El autocontrol y las bombas de infusión continua son los principales avances frente a la fiabetes tipo 1.
Se han producido grandes avances como:
- Producción de insulina humana mediante técnicas de recombinación.
- Insulinas premezcladas (insulina rápida y lenta en diversas proporciones).
- Nuevos sistemas de administración, como las plumas de insulina.
- Las bombas de infusión continua de insulina por vía subcutánea o intraperitoneal. Programan la administración de insulina administrada las 24 horas del día y en forma de bolus antes de cada comida, simulando de modo más preciso la producción fisiológica de insulina por el páncreas.
- Se dispone de métodos de monitorización continua de glucosa mínimamente invasivos para establecer el perfil de glucemia de un diabético las 24 horas del día en estudios de más de 24 horas.
Pero el gran avance es el autocontrol, un modelo integral de tratamiento que consiste en la modificación por el diabético de su tratamiento insulínico de modo autónomo, determinando el valor de su glucosa en sangre en cualquier momento, de forma rápida y sencilla, con glucómetros. La educación diabetológica se recibe a través de la Unidad de Diabetes.
El Departamento de Endocrinología y Nutrición
de la Clínica Universidad de Navarra
El Departamento está organizado en unidades asistenciales con especialistas totalmente dedicados al estudio diagnóstico y tratamiento de este tipo de enfermedades.
Trabajamos con protocolos establecidos, que consiguen que todas las pruebas diagnósticas que deban realizarse lo hagan en el menor tiempo posible y se comience, lo más pronto posible, con el tratamiento más adecuado en cada caso.
Organizados en unidades asistenciales
- Área de Obesidad.
- Unidad de Diabetes.
- Unidad de Enfermedades del Tiroides y Paratiroides.
- Unidad de Osteoporosis
- Otras enfermedades: por ej. síndrome de Cushing.

¿Por qué en la Clínica?
- Centro de Excelencia Europeo en el diagnóstico y tratamiento de la Obesidad.
- Equipo de enfermeras especializadas en el Hospital de Día de Endocrinología y Nutrición.
- Contamos con un Laboratorio de Investigación Metabólica de reconocido prestigio internacional.
Nuestro equipo de profesionales
Chequeo Cardiovascular
ICAP
INTEGRATED CARDIOVASCULAR
ASSESSMENT PROGRAM
Un nuevo abordaje del riesgo cardiovascular
El único chequeo que incorpora la más alta tecnología diagnóstica por imagen para cuantificar con precisión su riesgo de ictus e infarto de miocardio.
Gracias a la dedicación en exclusiva de nuestros profesionales, nos permiten realizar el Chequeo ICAP en menos de 48 horas con un diagnóstico de alta precisión.