Hemorragia digestiva
«O diagnóstico de hemorragia digestiva é muito simples e, muitas vezes, é o próprio doente que o faz ao observar sangue ou dejeções escuras nas fezes.»
DRA. Mª TERESA BETÉS IBAÑEZ
ESPECIALISTA. DEPARTAMENTO DE DIGESTIVO

A hemorragia digestiva é a perda de sangue pelo tubo digestivo. De acordo com a sua evolução, essa perda pode ser aguda ou crónica, dependendo do volume de sangue perdido e do período de tempo em que ocorreu.
Segundo a sua origem, classificam-se em hemorragia digestiva alta ou baixa. São hemorragias altas as que têm origem no esófago, estômago e duodeno, e baixas as que se originam no restante intestino delgado e no cólon.
Em geral, os sintomas são característicos e não deixam margem para dúvidas. O maior problema é determinar a sua origem e a sua causa.
Quando existe algum dos antecedentes descritos e a hemorragia apresenta sintomas que denunciam a sua origem, o diagnóstico não costuma ser difícil. No entanto, algumas hemorragias representam, para o especialista, o doente e a sua família, um verdadeiro motivo de preocupação, implicando a realização de múltiplos exames, um após outro, sem que em muitos casos se consiga encontrar a causa.

Quais são os sintomas da hemorragia digestiva?
O sintoma mais importante da hemorragia aguda é a visualização, ao evacuar, de sangue vermelho vivo, semidigerido ou sob a forma de melenas.
Chamam-se melenas a um tipo especial de dejeção composto por sangue digerido, com aspeto pastoso e pegajoso, negro brilhante (semelhante a alcatrão), e um odor fétido muito característico, semelhante a carne podre. Quanto mais escura, malcheirosa e digerida estiver a sangue, mais alta é a sua origem (estômago, duodeno, porções altas do intestino delgado).
Se o sangue for fresco, vermelho vivo e quase sem odor, em geral significa que a sua origem está próxima do ânus. Em alguns casos de hemorragia alta, sobretudo se esta for importante ou se acompanhar de vómitos, pode expelir-se sangue pela boca, quer fresco, quer sob a forma de “borras de café” (hematemese).
Outro sintoma frequente é o aumento dos ruídos intestinais e uma sensação particular de «fraqueza» devido à descida brusca da tensão arterial. Nos casos mais importantes, surge taquicardia, suor frio, tonturas, perda de consciência e até choque. Se a hemorragia não for controlada, pode ter um desfecho fatal.
Quais são os sintomas mais habituais?
- Visualização, ao evacuar, de sangue fresco ou semidigerido.
- Melenas.
Felizmente, muitas hemorragias digestivas são autolimitadas.
Em muitas ocasiões, o único dado que alerta o médico para a existência de uma hemorragia crónica é a anemia com ferro baixo no sangue.
Geralmente são anemias bem toleradas e descobrem-se ocasionalmente em análises de rotina, embora, em alguns casos, o doente apresente sensação de cansaço invulgar e palidez.
Tem algum destes sintomas?
É possível que apresente uma hemorragia digestiva
O que causa hemorragia digestiva?
As causas de uma hemorragia digestiva alta podem ser variadas.
Por ordem de frequência, de maior para menor: úlcera gástrica ou duodenal, varizes esofagogástricas, lesões difusas do revestimento interno do estômago (mucosa gástrica), laceração por vómitos intensos na junção entre o esófago e o estômago (síndrome de Mallory-Weiss), inflamação do esófago (esofagite), hérnia do hiato, tumores, etc.
As causas de hemorragia digestiva baixa também são variadas, e as lesões que a produzem têm diferentes frequências de aparecimento consoante a idade dos doentes.
Em doentes de idade mais avançada, as duas causas mais frequentes são os divertículos do cólon e as angiodisplasias do intestino delgado ou do cólon.
Os tumores e pólipos grandes do cólon são uma causa rara de hemorragia aguda e, quando esta se apresenta, costuma ser intermitente e pouco abundante; no entanto, são causa frequente de hemorragia crónica impercetível, mas que provoca anemia no doente.
Embora as hemorragias digestivas baixas sejam raras em crianças, adolescentes e adultos jovens, há entidades que as podem provocar, entre as quais se destacam as doenças inflamatórias crónicas do intestino (colite ulcerosa e, com menor frequência, «doença de Crohn») e o divertículo de Meckel.
Existem outras causas de hemorragia alta ou baixa, tanto crónica como aguda, como as infeciosas, outros tumores, fístulas entre vasos sanguíneos e o tubo digestivo, complicação de manobras endoscópicas, toma de antiagregantes ou anticoagulantes e outras.
Como é a recuperação de uma hemorragia digestiva?
Como já foi referido, muitas hemorragias cedem por si sós. No entanto, é imprescindível recorrer sempre a um Serviço de Urgência, dado que o desfecho é imprevisível e algumas das suas causas são doenças graves.
Em geral, o prognóstico depende de dois fatores: por um lado, a gravidade da própria hemorragia e, por outro, a gravidade da causa que a originou.
Nas hemorragias cataclísmicas, que não chegam a ser controladas, o prognóstico é fatal.
Nas hemorragias que se controlam, o prognóstico depende de a hemorragia se repetir e do tratamento adequado da causa que a originou.
Atualmente, os tratamentos para estancar a hemorragia, quando esta é localizada, são eficazes.
São fatores de mau prognóstico: a hemorragia ser maciça, persistente ou repetitiva; o doente estar muito afetado pelo volume de sangue perdido (tensão muito baixa, inconsciente...); ter outras doenças debilitantes associadas (insuficiência cardíaca, respiratória, hepática, tumores avançados...); ocorrer em varizes esofágicas ou gástricas; e ter mais de 60 anos, entre outros.
Como se diagnostica a hemorragia digestiva?
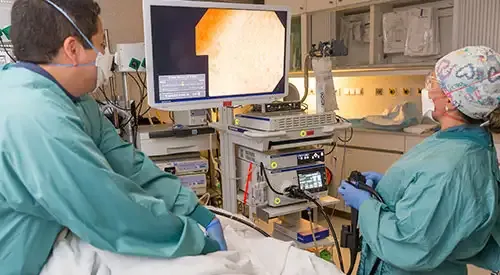
Quando a hemorragia ocorre num ponto do tubo digestivo acessível à gastroscopia ou à colonoscopia (esófago, estômago, duodeno, cólon ou última porção do intestino delgado), estes são os métodos mais úteis. Uma endoscopia, na maioria dos casos, permitirá identificar o local da hemorragia, estabelecer a sua causa e, em muitas ocasiões, aplicar um tratamento eficaz para a estancar.
No caso de a gastroscopia e a colonoscopia não fornecerem informação sobre a origem do sangramento (cerca de 5% das vezes), realiza-se uma exploração de todo o intestino delgado através da cápsula endoscópica.
Quando não se chega ao diagnóstico por endoscopia, outras técnicas úteis são a arteriografia (cateterismo de artérias e veias do abdómen), a gammagrafia com glóbulos vermelhos marcados, o estudo radiológico do tubo digestivo com papa de bário, o TAC e, em casos extremos, a exploração cirúrgica.
De qualquer modo, perante um sangramento agudo ou crónico, devem esgotar-se sempre todas as possibilidades diagnósticas, dado o elevado risco que estes casos apresentam e a gravidade de algumas das suas causas.
Como se trata a hemorragia digestiva?
Perante a suspeita de hemorragia digestiva aguda ou crónica, deve sempre recorrer-se ao médico.
Se a hemorragia for aguda, o adequado é dirigir-se a um serviço de urgência. Deve ser o especialista em Gastrenterologia quem estude o doente e indique o tratamento. Ignorar estes processos é uma temeridade, pois alguns exigirão tratamento urgente e outros um diagnóstico preciso, dada a sua gravidade.
O tratamento das hemorragias agudas tem vários escalões, que consistem em colocar no doente um acesso venoso por onde se administrará soro ou sangue para repor o volume perdido, estabilizar o doente quando possível, realizar uma endoscopia alta (gastroscopia) ou baixa (colonoscopia), ou ambas se necessário — se se localizar o ponto de hemorragia, será tratado por métodos endoscópicos (coagulação, injeção de vasoconstritores e esclerosantes, laqueação...) —, administrar por via intravenosa fármacos que bloqueiam a produção de ácido pelo estômago e até vasoconstritores, internar o doente e vigiar a sua evolução.
Se não se chegar ao diagnóstico por endoscopia e o sangramento for abundante, deve realizar-se uma arteriografia para localizar o ponto de sangramento e tentar oclusá-lo.
Em alguns casos, a cirurgia pode ser necessária se o sangramento não for travado ou não se localizar o ponto que o provoca.
O tratamento dos sangramentos crónicos passa por diagnosticar a sua causa e instituir um tratamento adequado, dado que, em muitos casos, são causas importantes as que os podem produzir (tumores).
O Departamento de Gastrenterologia
da Clínica Universidad de Navarra
O Departamento de Gastrenterologia da Clínica Universidad de Navarra é composto por uma equipa multidisciplinar de especialistas, peritos no diagnóstico e tratamento das doenças do trato digestivo.
O nosso objetivo é que cada diagnóstico seja estabelecido de forma criteriosa e que o plano de tratamento seja ajustado a cada doente.
Doenças que tratamos

Porquê na Clínica?
- Especialistas médicos que são referência a nível nacional.
- Equipa de enfermagem especializada.
- Unidade de Endoscopias e Unidade de Prevenção e Consulta de Alto Risco de Tumores Digestivos para oferecer o melhor cuidado aos nossos doentes.















