Esofagite eosinofílica
"A esofagite eosinofílica, embora crónica, tem tratamento eficaz e um bom prognóstico se for diagnosticada precocemente e abordada de forma personalizada."
DRA. SUSANA DE LA RIVA ONANDÍA
ESPECIALISTA. DEPARTAMENTO DE DIGESTIVO

O que é a esofagite eosinofílica?
A esofagite eosinofílica é uma doença inflamatória crónica do esófago de origem imunológica e alérgica, caracterizada por uma acumulação anormal de eosinófilos — um tipo de glóbulo branco — no revestimento esofágico. Esta inflamação dificulta a passagem normal dos alimentos, gerando sintomas como disfagia (dificuldade em engolir), dor torácica ou sensação de que a comida fica presa, especialmente em pessoas jovens ou com antecedentes de alergias.
Esta acumulação costuma estar relacionada com uma reação a determinados alimentos e desencadeia uma inflamação persistente que pode danificar o tecido esofágico. Afeta tanto crianças como adultos, e o seu diagnóstico aumentou significativamente na última década graças a um maior conhecimento médico e à melhoria das técnicas de endoscopia com biópsia.
A esofagite eosinofílica, embora seja crónica, tem tratamento eficaz e um bom prognóstico se for diagnosticada precocemente e abordada de forma personalizada.
Contar com uma equipa multidisciplinar que inclua especialistas em Gastrenterologia, Alergologia e Nutrição é fundamental para oferecer um tratamento integral que melhore a qualidade de vida do doente e evite complicações como o estreitamento do esófago.

Quais são os sintomas da esofagite eosinofílica?
A esofagite eosinofílica pode manifestar-se de forma diferente consoante a idade do doente. Enquanto nos adultos predominam os sintomas mecânicos ao engolir, nas crianças os sinais podem ser mais inespecíficos ou confundir-se com outras doenças digestivas ou alérgicas.
Sintomas em adultos
Nos adultos, os sintomas costumam estar diretamente relacionados com a dificuldade em engolir (disfagia) e com desconforto retroesternal. Os mais frequentes são:
- Dificuldade progressiva em engolir alimentos sólidos, sobretudo os mais secos ou mal mastigados.
- Sensação de que a comida fica presa no esófago (impactação), por vezes exigindo assistência médica urgente para remover o bolo alimentar.
- Dor torácica central não relacionada com o esforço, que não melhora com antiácidos e pode ser confundida com dor cardíaca.
- Episódios de refluxo ou regurgitação de alimentos não digeridos, mesmo sem azia.
- Evitam certos alimentos ou adaptam a forma de comer (comem devagar, bebem líquidos entre as garfadas), o que pode atrasar o diagnóstico.
Sintomas em crianças
Na infância, os sintomas variam consoante a idade e podem ser mais difíceis de identificar:
- Bebés: rejeição do peito ou do biberão, choro ao comer, dificuldade em ganhar peso.
- Crianças pequenas: vómitos frequentes, dor abdominal recorrente, seletividade extrema com os alimentos.
Crianças mais velhas ou adolescentes:
- Dificuldade em engolir alimentos sólidos (disfagia).
- Episódios de impactação esofágica.
- Atraso no crescimento, baixo peso ou baixa estatura.
- Falta de resposta aos tratamentos habituais para o refluxo gastroesofágico.
Tem algum destes sintomas?
É possível que apresente esofagite eosinofílica
Causas da esofagite eosinofílica
Fatores genéticos
Acredita-se que a esofagite eosinofílica tenha um componente genético, o que significa que pessoas com antecedentes familiares desta doença têm maior risco de a desenvolver.
Alergias alimentares
As alergias alimentares são uma das principais causas de esofagite eosinofílica. Alguns alimentos comuns que podem desencadear alergias incluem leite, ovos, trigo, soja, frutos secos e marisco.
Outras causas
Existem também outras condições médicas e fatores ambientais que podem aumentar o risco de desenvolver esofagite eosinofílica, como refluxo gastroesofágico, asma e infeções parasitárias.
Complicações
Se não for tratada adequadamente, a esofagite eosinofílica pode levar a complicações como estreitamento do esófago, úlceras esofágicas, impactação alimentar e, em casos raros, perfuração esofágica.Prevenção da esofagite eosinofílica
Embora não exista uma prevenção garantida para a esofagite eosinofílica, manter uma alimentação saudável e evitar os alimentos que se sabe desencadearem alergias pode reduzir o risco de desenvolver a doença.
Como se diagnostica a esofagite eosinofílica?
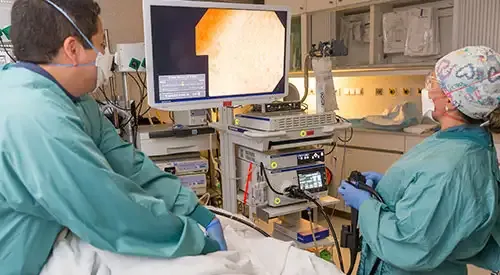
O diagnóstico deve basear-se numa combinação de sintomas clínicos, achados endoscópicos e confirmação histológica através de biópsia.
Exames médicos habituais
O primeiro passo costuma ser uma endoscopia digestiva alta, que permite visualizar diretamente o interior do esófago. Em doentes com esofagite eosinofílica, é frequente observar: anéis concêntricos (“esófago em traqueia”), sulcos longitudinais, exsudados brancos (depósitos inflamatórios) e/ou estreitamentos ou rigidez das paredes esofágicas.
No entanto, estes achados nem sempre estão presentes, e a sua ausência não exclui o diagnóstico. Por isso, é essencial combinar a endoscopia com outros exames:
- pH-metria esofágica: para excluir refluxo ácido como causa principal.
- Testes de alergia: sobretudo em doentes com antecedentes atópicos.
- Avaliação nutricional: em casos com suspeita de alergias alimentares múltiplas.
Biópsia esofágica: é necessária?
Sim, a biópsia esofágica é indispensável para confirmar o diagnóstico. Durante a endoscopia, colhem-se várias amostras do revestimento esofágico, que são analisadas pelo anatomopatologista. O achado-chave é a presença de eosinófilos em número elevado (≥15 eosinófilos por campo de grande aumento).
A biópsia não só permite diagnosticar, como também avaliar a resposta ao tratamento em controlos posteriores. É um exame seguro, bem tolerado e essencial para diferenciar a esofagite eosinofílica de outras causas de inflamação esofágica.
Como se trata a esofagite eosinofílica?
O objetivo principal é reduzir a inflamação do esófago, aliviar os sintomas e prevenir complicações a longo prazo.
Inibidores da bomba de protões (IBP)
Embora os IBP — como omeprazol, esomeprazol ou pantoprazol — sejam habitualmente utilizados para tratar o refluxo ácido, comprovou-se que também exercem um efeito anti-inflamatório na mucosa esofágica em doentes com esofagite eosinofílica.
Aproximadamente 50% dos doentes respondem favoravelmente, com melhoria tanto dos sintomas como dos achados inflamatórios na biópsia. São medicamentos de utilização simples, amplamente disponíveis e com um perfil de segurança favorável, o que os torna uma das primeiras opções de tratamento.
Corticosteroides tópicos
Os corticosteroides de ação local, como a fluticasona ou a budesonida oral viscosa (Jorveza®), estão especificamente formulados para atuar diretamente no esófago, sem absorção sistémica significativa.
Isto permite reduzir eficazmente a inflamação esofágica sem os efeitos secundários típicos dos corticosteroides sistémicos. Vários estudos demonstraram a sua eficácia tanto na remissão dos sintomas como na cura histológica, com muito poucos efeitos adversos reportados.
Fármacos biológicos
Concebidos para atuar especificamente sobre os mecanismos imunológicos que causam a doença.
Atualmente, o único biológico aprovado para esta indicação é o dupilumab (Dupixent®), indicado em doentes que não responderam adequadamente a tratamentos convencionais, como corticosteroides tópicos ou dietas de eliminação.
Este medicamento atua bloqueando a ação de proteínas envolvidas na inflamação alérgica — concretamente as vias da interleucina-4 (IL-4) e da interleucina-13 (IL-13) —, reduzindo assim a resposta eosinofílica no esófago.
- Via de administração: injeções subcutâneas, geralmente semanais.
- Evidência clínica: demonstrou uma melhoria significativa dos sintomas (como a disfagia) e uma redução clara da inflamação histológica no tecido esofágico.
Na Clínica Universidad de Navarra, avaliamos cada caso de forma personalizada para ponderar a indicação deste tratamento avançado, em coordenação com as nossas equipas de Alergologia e Imunologia.
Dilatação esofágica
Em alguns doentes com esofagite eosinofílica avançada, a inflamação crónica mantida ao longo do tempo pode provocar um estreitamento do esófago (estenose), dificultando de forma significativa a passagem dos alimentos e originando disfagia persistente.
Quando esta obstrução mecânica é relevante e não melhora com o tratamento farmacológico ou dietético, pode ponderar-se a realização de uma dilatação esofágica endoscópica. Este procedimento consiste em introduzir, através de uma endoscopia, um balão ou dilatador que permite alargar de forma controlada o lúmen esofágico.
A dilatação não trata diretamente a causa inflamatória subjacente, mas alivia de imediato os sintomas mecânicos de obstrução, melhorando a capacidade de engolir e a qualidade de vida do doente.
É um procedimento seguro, bem tolerado e com baixo risco de complicações quando realizado em centros especializados. Em alguns casos, pode ser necessário repetir a dilatação se a estenose tiver tendência para recidivar.
Na Clínica Universidad de Navarra, avaliamos cuidadosamente a indicação desta técnica, considerando sempre a sua combinação com um tratamento anti-inflamatório de base, que controle a doença e evite novas lesões.
O Departamento de Gastrenterologia
da Clínica Universidad de Navarra
O Departamento de Gastrenterologia da Clínica Universidad de Navarra é composto por uma equipa multidisciplinar de especialistas, peritos no diagnóstico e tratamento das doenças do trato digestivo.
O nosso objetivo é que cada diagnóstico seja estabelecido de forma criteriosa e que o plano de tratamento seja ajustado a cada doente.
Doenças que tratamos

Porquê na Clínica?
- Especialistas médicos que são referência a nível nacional.
- Equipa de enfermagem especializada.
- Unidade de Endoscopias e Unidade de Prevenção e Consulta de Alto Risco de Tumores Digestivos para oferecer o melhor cuidado aos nossos doentes.















