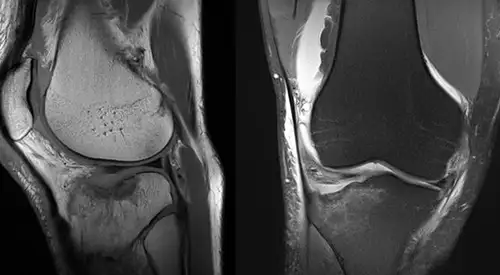
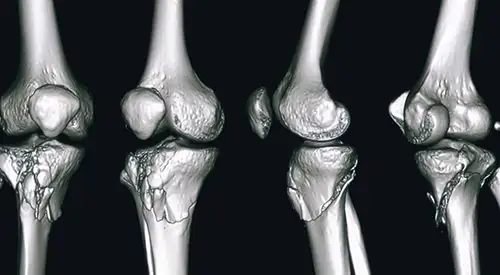
Fractures du tibia proximal
« Selon l’énergie et le mécanisme en cause, les fractures peuvent présenter des degrés de complexité et de pronostic très variés. »
DR. ANDRÉS VALENTÍ AZCÁRATE
DIRECTEUR. DÉPARTEMENT DE CHIRURGIE ORTHOPÉDIQUE ET TRAUMATOLOGIQUE

La partie proximale du tibia fait partie de l’articulation du genou, et sa fracture survient à la suite de traumatismes divers.
Chez les jeunes, ces fractures résultent souvent d’un traumatisme à haute énergie, d’une chute de hauteur, d’un accident sportif ou d’un accident de la route, bien qu’elles puissent parfois être causées par une activité excessive (fracture de fatigue).
Chez les personnes âgées, ce type de fracture peut apparaître à la suite de mécanismes à faible énergie en raison d’une moindre qualité osseuse.
Dans certains cas, la fracture s’accompagne de lésions des ménisques et des ligaments, aggravant le pronostic. Le traitement chirurgical, lorsqu’il est nécessaire, permet de restaurer la congruence de l’articulation et de réparer les lésions associées, réduisant ainsi le risque de développer une arthrose.

Avez-vous besoin que nous vous aidions ?
Quels problèmes peuvent apparaître après une fracture du tibia ?
Il existe plusieurs types de fractures du tibia proximal. L’os peut se rompre selon une ligne bien définie ou en de nombreux fragments (fracture comminutive).
La partie supérieure du tibia (le plateau tibial) est constituée d’os spongieux, qui est moins résistant. L’impact provoque souvent un affaissement de l’os. Ce dommage à la surface osseuse peut entraîner un mauvais alignement du membre et, avec le temps, contribuer à l’arthrose, à l’instabilité et à la perte de mobilité du genou.
Les fractures du tibia proximal peuvent parfois être ouvertes, ce qui signifie que la peau est rompue, augmentant le risque de complications infectieuses.
Les complications pouvant apparaître sont :
- Mauvais alignement du membre.
- Arthrose.
- Instabilité.
- Perte de mobilité du genou.
Avez-vous subi une fracture du tibia proximal ?
Un traitement approprié est important pour prévenir les séquelles.
Comment diagnostique-t-on la fracture du tibia proximal ?
La manière la plus courante d’évaluer une fracture est la radiographie, qui fournit des images claires de l’os. Les radiographies montrent le type de fracture et le traitement à suivre.
Dans certains cas, en raison de la complexité de la fracture, une tomodensitométrie (scanner) peut être nécessaire pour observer davantage de détails, ou une IRM pour détecter d’éventuelles lésions ligamentaires ou méniscales associées.
Comment traite-t-on la fracture du tibia ?
Une fracture du tibia proximal peut être traitée de manière conservatrice ou chirurgicale. Les deux options présentent avantages et risques.
Le traitement recommandé dépend du type de lésion ainsi que des besoins, attentes, mode de vie et état général du patient.
Chez une personne active, la restauration chirurgicale de l’articulation est souvent indiquée car elle augmente la stabilité, la mobilité et minimise le risque d’arthrose.
Dans d’autres cas, lorsqu’il n’existe pas de déplacement de la fracture ou que la chirurgie représente un risque pour le patient, un traitement conservateur avec immobilisation peut être décidé.
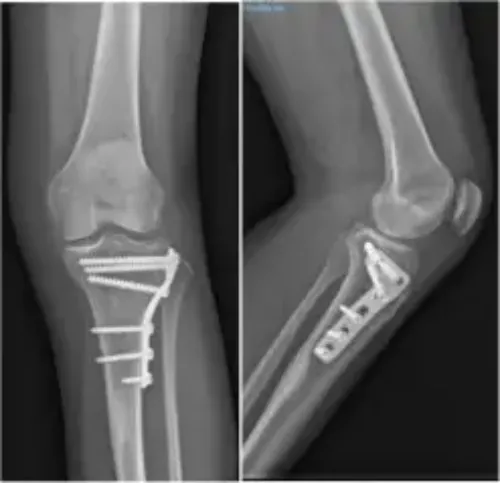
Le traitement chirurgical des fractures du tibia consiste à réduire et repositionner les fragments osseux.
Si la fracture touche l’articulation et entraîne un affaissement de l’os, il peut être nécessaire de relever les fragments pour restaurer la fonction articulaire.
Cependant, cette élévation crée un espace dans l’os spongieux. Cet espace doit être comblé avec un matériau pour éviter l’effondrement de la partie supérieure de l’os.
Ce matériau peut être une greffe osseuse prélevée sur le patient ou issue d’une banque de tissus musculo-squelettiques. Des matériaux synthétiques ou naturels favorisant la guérison osseuse peuvent également être utilisés.
Une fois l’anatomie reconstruite, les fragments sont stabilisés à l’aide de plaques et de vis.
Dans certains cas, l’état des tissus mous — du fait de l’inflammation ou d’un traumatisme — est si mauvais que l’utilisation de plaques pourrait les compromettre davantage. Il en va de même pour les fractures ouvertes, où le risque d’infection est plus élevé.
L’utilisation de fixateurs externes peut être envisagée comme traitement temporaire ou définitif. Le fixateur externe est retiré lorsque la lésion est résolue.
Fractures ouvertes : si une plaie ouverte est présente, la fracture sous-jacente peut être exposée à des bactéries susceptibles de provoquer une infection.
Une chirurgie précoce permettra de nettoyer la surface de la fracture et les tissus mous afin de réduire le risque d’infection.
Syndrome des loges : dans un petit nombre de cas, l’inflammation des tissus mous du mollet peut être si importante que l’augmentation de pression menace l’apport sanguin aux muscles et nerfs de la jambe et du pied. C’est ce qu’on appelle le syndrome des loges, qui peut nécessiter une intervention chirurgicale urgente.
Au cours de cette procédure, appelée fasciotomie, des incisions verticales sont réalisées pour libérer la peau et les enveloppes musculaires.
Ces incisions sont souvent laissées ouvertes et suturées plus tard, lorsque les tissus se rétablissent et que l’œdème diminue.
Dans certains cas, une greffe de peau est nécessaire pour couvrir l’incision et favoriser la cicatrisation.
Dans les premiers jours, le contrôle de la douleur et de l’inflammation conditionne l’évolution favorable de la fracture. Selon le type de fracture et le traitement réalisé, une mobilisation plus ou moins précoce de l’articulation sera décidée (d’abord passive, puis active).
La mise en charge sur le membre dépendra également du type de fracture et du degré de stabilité obtenu avec le traitement.
Le début de la mise en charge progressive n’a pas lieu avant les six premières semaines, et la mise en charge complète intervient autour de trois mois après le début du traitement.
Pendant cette période, vous aurez besoin de béquilles ou d’un déambulateur pour vous déplacer. Un programme de rééducation sera élaboré pour vous aider à récupérer votre fonctionnalité le plus rapidement possible.
Le Département de Chirurgie Orthopédique et Traumatologie
de la Clínica Universidad de Navarra
Le Département de Chirurgie Orthopédique et Traumatologie couvre de manière complète le large spectre des affections congénitales ou acquises du système musculo-squelettique, y compris les traumatismes et leurs séquelles.
Depuis 1986, la Clínica Universidad de Navarra dispose d’une excellente banque de tissu ostéo-tendineux afin de pouvoir disposer de greffes osseuses et d’offrir les meilleures alternatives thérapeutiques.
Organisés en unités de soins
- Hanche et genou.
- Colonne vertébrale.
- Membre supérieur.
- Orthopédie pédiatrique.
- Cheville et pied.
- Tumeurs musculo-squelettiques.

Pourquoi à la Clínica ?
- Experts en chirurgie arthroscopique.
- Des professionnels hautement qualifiés qui réalisent des techniques pionnières pour traiter les lésions traumatologiques.
- L’un des centres ayant la plus grande expérience dans les tumeurs osseuses.