Fraturas da tíbia proximal
«Em função da energia e do mecanismo, as fraturas podem apresentar graus muito diferentes de complexidade e de prognóstico.»
DR. ANDRÉS VALENTÍ AZCÁRATE
DIRETOR. DEPARTAMENTO DE CIRURGIA ORTOPÉDICA E TRAUMATOLOGIA

A parte proximal da tíbia pertence à articulação do joelho e a sua fratura ocorre devido a diversos traumatismos.
Os jovens apresentam frequentemente estas fraturas como resultado de uma lesão de alta energia, queda de uma altura, traumatismos desportivos e acidentes automóveis, embora por vezes ocorram por atividade excessiva (fratura de stress).
As pessoas de idade mais avançada podem apresentar este tipo de fraturas com mecanismos de baixa energia devido à pior qualidade óssea.
Por vezes, a fratura é acompanhada de lesões nos meniscos e nos ligamentos, agravando o prognóstico. O tratamento cirúrgico, quando necessário, permite restaurar a congruência da articulação e reparar as lesões associadas, diminuindo o risco de desenvolver artrose.

Que problemas podem surgir após uma fratura da tíbia?
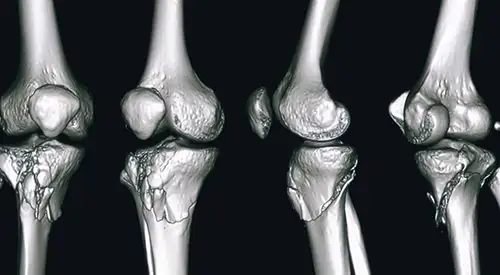
Existem vários tipos de fraturas da tíbia proximal. O osso pode partir-se através de uma linha de fratura definida ou em múltiplos fragmentos (fratura cominutiva).
A zona superior da tíbia (o planalto tibial) é constituída por osso esponjoso, que é menos resistente. O impacto faz, frequentemente, com que o osso se comprima e permaneça afundado. Este dano na superfície óssea pode provocar um alinhamento incorreto do membro e, com o tempo, pode contribuir para artrose, instabilidade e perda de mobilidade do joelho.
As fraturas da tíbia proximal, por vezes, podem ser expostas, o que significa que a pele está aberta, com maior risco de complicações infeciosas.
As complicações que podem surgir são:
- Alinhamento incorreto do membro.
- Artrose.
- Instabilidade.
- Perda de mobilidade do joelho.
Sofreu uma fratura da tíbia proximal?
É importante um tratamento adequado para prevenir sequelas
Como se diagnostica a fratura da tíbia proximal?
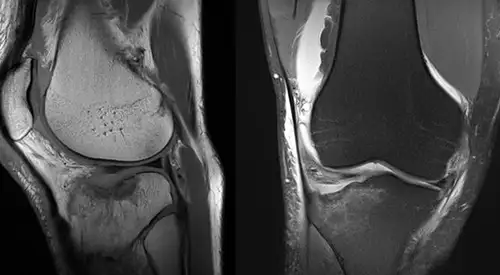
A forma mais comum de avaliar uma fratura é através de radiografias (raios X), que fornecem imagens nítidas do osso. As radiografias podem mostrar o tipo de fratura e orientar o tratamento a seguir.
Por vezes, devido à complexidade da fratura, pode ser necessário realizar uma tomografia computorizada (TC), que mostra mais detalhes da fratura, ou uma ressonância magnética para avaliar a existência de lesões associadas dos ligamentos ou dos meniscos.
Como se trata a fratura da tíbia?
Uma fratura da tíbia proximal pode ser tratada de forma conservadora ou cirúrgica. Existem benefícios e riscos associados a ambas as abordagens.
O tratamento preferencial baseia-se no tipo de lesão e nas necessidades, expectativas, estilo de vida e condições gerais do doente.
Num indivíduo ativo, a restauração da articulação através de cirurgia costuma ser apropriada, pois aumenta a estabilidade e a mobilidade e minimiza o risco de artrose.
Noutros casos, quando não existe desvio da fratura ou quando o tratamento cirúrgico constitui um risco para o doente, pode optar-se por tratamento conservador com imobilização.
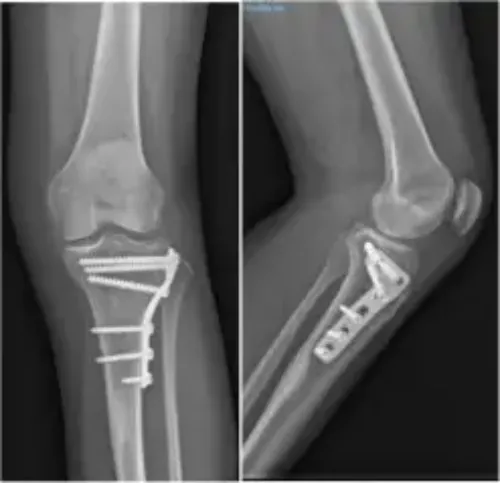
O tratamento cirúrgico das fraturas da tíbia consiste na redução, ou reposicionamento, dos fragmentos na sua posição correta.
Se a fratura envolver a articulação e provocar afundamento do osso, pode ser necessário elevar os fragmentos ósseos para restabelecer a função articular.
Ao elevar estes fragmentos, cria-se, contudo, um espaço no osso esponjoso. Esta cavidade deve ser preenchida com material para evitar que o osso superior colapse.
Esse material pode ser um enxerto ósseo do próprio doente ou proveniente de um banco de tecidos musculoesqueléticos. Também podem ser utilizados produtos sintéticos ou naturais que estimulam a consolidação óssea.
Uma vez reconstruída a anatomia, procede-se à síntese e estabilização dos fragmentos com placas e parafusos.
Em alguns casos, a condição dos tecidos moles, devido a inflamação ou sofrimento, é tão desfavorável que a utilização de placas pode comprometê-los ainda mais. O mesmo acontece em fraturas expostas, em que existe maior risco de infeção.
A utilização de fixadores externos pode ser considerada como tratamento temporário ou definitivo para resolver o problema. O fixador externo é removido quando a lesão estiver resolvida.
Fraturas expostas: se existir uma ferida aberta, a fratura subjacente pode ficar exposta a bactérias que podem causar infeção.
O tratamento cirúrgico precoce permitirá limpar as superfícies da fratura e os tecidos moles, reduzindo o risco de infeção.
Síndrome compartimental: numa pequena proporção de lesões, o edema dos tecidos moles na perna pode ser tão grave que o aumento da pressão ameaça o aporte sanguíneo aos músculos e nervos da perna e do pé. Isto designa-se síndrome compartimental e pode requerer cirurgia de emergência.
Durante o procedimento, chamado fasciotomia, são feitas incisões verticais para libertar a pele e as fáscias musculares.
Estas incisões são frequentemente deixadas abertas e depois suturadas dias ou semanas mais tarde, à medida que os tecidos moles recuperam e o inchaço diminui.
Em alguns casos, é necessário um enxerto de pele para ajudar a cobrir a incisão e promover a cicatrização.
Nos primeiros dias, o controlo da dor e da inflamação é determinante para uma boa evolução da fratura. Em função do tipo de fratura e do tratamento realizado, será definida uma mobilização mais ou menos precoce da articulação (inicialmente passiva e, posteriormente, ativa).
A carga de peso sobre o membro também dependerá do tipo de fratura e do grau de estabilidade alcançado com o tratamento.
O início da carga, de forma progressiva, não ocorre antes das primeiras seis semanas, e a carga completa geralmente em torno dos 3 meses após o início do tratamento.
Durante este período, necessitará de muletas ou de um andarilho para se deslocar. Será elaborado um plano de reabilitação para o ajudar a recuperar a funcionalidade o mais rapidamente possível.
O Departamento de Ortopedia e Traumatologia
da Clínica Universidad de Navarra
O Departamento de Ortopedia e Traumatologia abrange de forma completa o amplo espectro de afeções congénitas ou adquiridas do sistema músculo-esquelético, incluindo os traumatismos e as suas sequelas.
Desde 1986, a Clínica Universidad de Navarra dispõe de um excelente banco de tecido osteotendinoso, permitindo a disponibilidade de enxertos ósseos e a oferta das melhores alternativas terapêuticas.
Organizados em unidades assistenciais
- Anca e joelho.
- Coluna vertebral.
- Membro superior.
- Ortopedia pediátrica.
- Tornozelo e pé.
- Tumores músculo-esqueléticos.

Porquê na Clínica?
- Especialistas em cirurgia artroscópica.
- Profissionais altamente qualificados que realizam técnicas pioneiras para resolver lesões traumatológicas.
- Um dos centros com maior experiência em tumores ósseos.