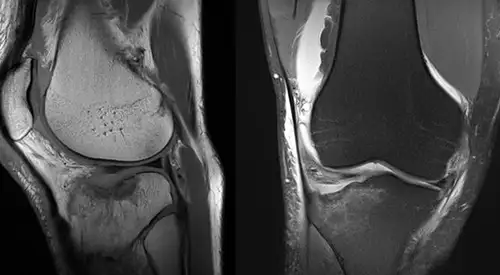
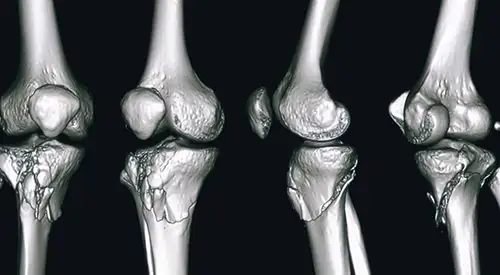
Fracturas de la tibia proximal
"En función de la energía y el mecanismo, las fracturas pueden tener muy diferente grado de complejidad y pronóstico".
DR. ANDRÉS VALENTÍ AZCÁRATE
DIRECTOR. DEPARTAMENTO DE CIRUGÍA ORTOPÉDICA Y TRAUMATOLOGÍA

La parte proximal de la tibia, pertenece a la articulación de la rodilla y su fractura se produce debido a traumatismos diversos.
Los jóvenes experimentan estas fracturas a menudo como resultado de una lesión de alta energía, caída desde una altura, traumatismos deportivos y accidentes automovilísticos, aunque en ocasiones se producen por excesiva actividad (fractura de estrés).
Las personas de mayor edad pueden presentar este tipo de fracturas con mecanismos de baja energía debido a la peor calidad ósea.
En ocasiones, la fractura se acompaña de lesiones en meniscos y ligamentos, agravando el pronóstico. El tratamiento quirúrgico, cuando se requiere, permite restaurar la congruencia de la articulación y reparar las lesiones asociadas, disminuyendo el riesgo de generar una artrosis.

¿Qué problemas pueden aparecer tras una fractura de tibia?
Hay varios tipos de fracturas de tibia proximal. El hueso se puede romper mediante un trazo definido o en muchos fragmentos (fractura conminuta).
La zona superior de la tibia (la meseta tibial) está hecha de hueso esponjoso, que es menos resistente. El impacto a menudo hace que el hueso se comprima y permanezca hundido. Este daño a la superficie del hueso puede provocar una alineación incorrecta de la extremidad, y con el tiempo puede contribuir a la artrosis, la inestabilidad y la pérdida de movilidad de rodilla.
Las fracturas de tibia proximal, en ocasiones pueden ser abiertas, lo que significa que la piel está abierta con un mayor riesgo de complicaciones infecciosas.
Los complicaciones que pueden aparecer son:
- Alineación incorrecta de la extremidad.
- Artrosis.
- Inestabilidad.
- Perdida de movilidad de la rodilla.
¿Ha sufrido una fractura de la tibia proximal?
Es importante el tratamiento adecuado para prevenir secuelas
¿Cómo se diagnostica la fractura de tibia proximal?
La forma más común de evaluar una fractura es con rayos X, que proporcionan imágenes claras del hueso. Los rayos X pueden mostrar el tipo de fractura y el tratamiento a seguir.
En ocasiones, debido a la complejidad de la fractura, puede ser necesario la realización de Tomografía computarizada (TC) que muestra más detalles de la fractura o Resonancia Magnética para valorar la existencia de lesiones asociadas ligamentosas o meniscales.
¿Cómo se trata la fractura de tibia?
Una fractura de tibia proximal puede tratarse de forma conservadora o quirúrgica. Existen beneficios y riesgos asociados con ambas formas de tratamiento.
El tratamiento preferido se basa en función del tipo de lesión y las necesidades, expectativas, estilo de vida y condiciones generales del paciente.
En un individuo activo, la restauración de la articulación a través de la cirugía suele ser apropiada porque aumenta la estabilidad, movilidad y minimiza el riesgo de artrosis.
En otros casos, donde no existe desplazamiento de la fractura o el tratamiento quirúrgico es un riesgo para el paciente, puede decidirse un tratamiento conservador mediante inmovilización.
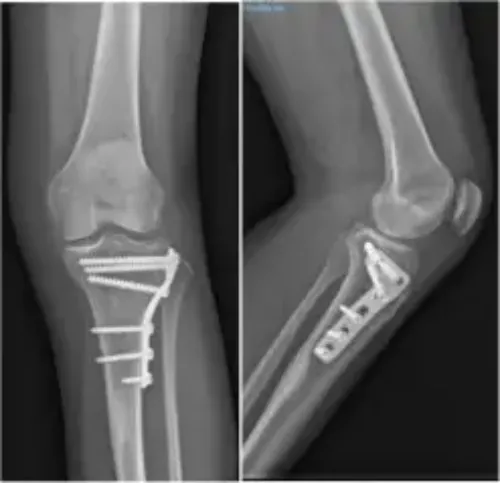
El tratamiento quirúrgico para las fracturas de tibia consiste en la reducción o reposición de los fragmentos en su sitio.
Si la fractura afecta a la articulación y hunde el hueso, puede ser necesario levantar los fragmentos de hueso para restablecer la función de la articulación.
Al levantar estos fragmentos, sin embargo, se crea un espacio en el hueso esponjoso. Este agujero debe rellenarse con material para evitar que el hueso superior se derrumbe.
Este material puede ser un injerto óseo del paciente o de un banco de tejidos musculoesquelético. También se pueden usar productos sintéticos o naturales que estimulan la curación ósea.
Una vez reconstruida la anatomía se procede a la síntesis y estabilización de los fragmentos mediante placas y tornillos.
En algunos casos, la condición del tejido blando debido a inflamación o sufrimiento es tan mala que el uso de placas podría amenazarla aún más. Lo mismo sucede en fracturas abiertas dónde hay mayor riesgo de infección.
El uso de fijadores externos puede considerarse como tratamiento temporal o definitivo para resolver el problema. El fijador externo se retira cuando la lesión se soluciona.
Fracturas abiertas: Si existe una herida abierta, la fractura subyacente puede estar expuesta a bacterias que podrían causar una infección.
El tratamiento quirúrgico temprano limpiará las superficies de la fractura y los tejidos blandos para disminuir el riesgo de infección.
Síndrome compartimental: En una pequeña cantidad de lesiones, la inflamación de los tejidos blandos en la pantorrilla puede ser tan grave que el aumento de presión amenaza el suministro de sangre a los músculos y nervios de la pierna y el pie. Esto se llama síndrome compartimental y puede requerir cirugía de emergencia.
Durante el procedimiento, llamado fasciotomía, se hacen incisiones verticales para liberar la piel y los recubrimientos musculares.
Estas incisiones a menudo se dejan abiertas y luego se suturan días o semanas después, a medida que los tejidos blandos se recuperan y la hinchazón desaparece.
En algunos casos, se requiere un injerto de piel para ayudar a cubrir la incisión y promover la curación.
En los primeros días el control del dolor y la inflamación marcan la buena evolución de la fractura. En función del tipo de fractura y tratamiento realizado se decidirá una movilización más o menos temprana de la articulación (inicialmente pasiva y posteriormente activa).
La carga de peso sobre la extremidad también dependerá del tipo de fractura y del grado de estabilidad alcanzado con el tratamiento.
El comienzo de la carga y de manera progresiva no se produce antes de las primeras seis semanas y la carga completa, en torno a los 3 meses desde el inicio del tratamiento.
Durante este tiempo, necesitará muletas o un andador para moverse. Se diseñará un plan de rehabilitación para ayudarlo a recuperar la funcionalidad lo más rápido posible.
El Departamento de Cirugía Ortopédica y Traumatología
de la Clínica Universidad de Navarra
El Departamento de Cirugía Ortopédica y Traumatología cubre de forma completa el amplio espectro de afecciones congénitas o adquiridas del sistema músculo-esquelético incluyendo los traumatismos y sus secuelas.
Desde 1986 la Clínica Universidad de Navarra cuenta con un excelente banco de tejido osteotendinoso para disponer de injertos óseos y ofrecer las mejores alternativas terapéuticas.
Organizados en unidades asistenciales
- Cadera y rodilla.
- Columna vertebral.
- Extremidad superior.
- Ortopedia pediátrica.
- Tobillo y pie.
- Tumores musculoesqueléticos.

¿Por qué en la Clínica?
- Expertos en cirugía artroscópica.
- Profesionales altamente cualificados que realizan técnicas pioneras para solucionar lesiones traumatológicas.
- Uno de los centros con mayor experiencia en tumores óseos.