Unidad de Radiología Intervencionista
"La Radiología Intervencionista ofrece tratamientos eficaces como alternativa a las cirugías abiertas, con menos molestias y una recuperación mas rápida".
DR. ANTONIO MARTÍNEZ DE LA CUESTA ESPECIALISTA. UNIDAD DE RADIOLOGÍA INTERVENCIONISTA

La Radiología Intervencionista es una subespecialidad médica que utiliza técnicas avanzadas de imagen —como la fluoroscopia, la tomografía computarizada y la ecografía— para realizar procedimientos diagnósticos y terapéuticos de forma mínimamente invasiva.
Con la ayuda de imágenes en tiempo real, los especialistas introducen instrumentos muy finos y precisos en el organismo para tratar distintas enfermedades sin necesidad de cirugía abierta. Gracias a esta precisión, se pueden realizar procedimientos como biopsias dirigidas, drenajes, embolizaciones, tratamientos para enfermedades vasculares o tumores, entre otros.
La Unidad de Radiología Intervencionista de la Clínica Universidad de Navarra dispone de la tecnología más avanzada y un equipo médico con amplia experiencia. Además, trabaja de forma estrecha con otros departamentos como Oncología, Cirugía, Urología, Ginecología, Digestivo, Neumología, Anestesia y Urgencias, lo que garantiza un abordaje integral y coordinado para cada paciente, adaptado a sus necesidades específicas.

Una alternativa menos invasiva, más beneficiosa para el paciente

Menor
invasividad
Evita cirugías abiertas al emplear punciones pequeñas y guiadas por imagen

Mayor
seguridad
Reduce riesgos de complicaciones frente a la cirugía tradicional

Recuperación
más rápida
Disminuye el dolor y permite que el paciente pueda regresar a sus actividades normales en 24-48 horas

Menor estancia
hospitalaria
En muchos casos permite el alta en menos tiempo o incluso en el mismo día
Alta especialización en los procedimientos
EN NAVARRA Y EN MADRID
1. Biopsias percutáneas
La biopsia percutánea es un procedimiento fundamental en el diagnóstico de lesiones tanto malignas como benignas en diversas localizaciones. Mediante la guía de imagen avanzada, obtenemos muestras tisulares con mínima morbilidad.
Tipos de biopsias:
- Biopsia guiada por ecografía (mama, tiroides, ganglios)
- Biopsia guiada por TC/arco en C (lesiones hepáticas, renales, pulmonares, óseas)
- Biopsia guiada por RM
Indicaciones: Caracterización de masas indeterminadas, sospecha de malignidad, confirmación diagnóstica previa a tratamiento definitivo.
2. Colangiografía percutánea transhepática (CPTH)
Procedimiento diagnóstico que permite visualizar las vías biliares intrahepáticas y extrahepáticas mediante punción hepática percutánea guiada por ecografía o TC.
Indicaciones: Ictericia obstructiva, evaluación de las vías biliares, drenaje biliar paliativo en casos seleccionados.
3. Discografía y estudios del raquis
Procedimientos diagnósticos para evaluación detallada de la patología discal y estructuras del canal raquídeo.
1. Angiografía digital selectiva
La angiografía de sustracción digital es el estándar de referencia en la evaluación de la vasculatura arterial y venosa.
Tipos:
- Angiografía cerebral (arterial y venosa)
- Angiografía torácica (pulmonar, aórtica, coronaria)
- Angiografía abdominal (hepática, renal, esplácnica)
- Angiografía periférica (miembros, aorta abdominal)
Indicaciones: Evaluación de estenosis, oclusiones, displasia fibromuscular, malformaciones vasculares, sospecha de lesiones aórticas.
2. Venografía y linfografía
Estudios especializados de la vascularización venosa y el sistema linfático.
1. Bloqueos nerviosos diagnósticos y terapéuticos
Bloqueos espinales:
- Bloqueo epidural translaminar
- Bloqueo epidural transforaminal
- Bloqueo epidural caudal
- Bloqueo facetario medial (bloqueos diagnósticos)
- Neurolisis facetaria por radiofrecuencia
Bloqueos viscerales:
- Bloqueo del plexo celíaco
- Bloqueo hipogástrico superior
- Bloqueo del ganglio impar
Bloqueos periféricos:
- Bloqueos intercostales
- Bloqueos de nervios periféricos
- Neurolisis de nervios periféricos por crioablación
- Bloqueos de articulaciones (cadera, rodilla, hombro, tobillo)
2. Infiltraciones articulares
Procedimientos de inyección intraarticular bajo control de imagen para el tratamiento de dolor articular degenerativo, inflamatorio y postraumático.
Articulaciones tratables:
- Articulaciones facetarias cervicales, torácicas y lumbares
- Articulación sacroilíaca
- Hombro (glenohumeralsubacromial, acromioclavicular)
- Codo
- Cadera
- Rodilla
- Tobillo
3. Embolizaciones articulares
Procedimiento mínimamente invasivo que consiste en la oclusión selectiva de arterias sinoviales hipervascularizadas mediante micropartículas o esferas embolizadoras, indicado para el control del dolor y la inflamación en patología articular refractaria.
- Embolización de sinovial hipervascular en hemofilia (hemartrosis recurrente)
- Artritis inflamatorias refractarias (artritis reumatoide, espondiloartritis)
- Osteoartritis avanzada con sinovitis hipervascular persistente
- Secuelas postraumáticas con vascularización patológica
Indicaciones: Pacientes no candidatos a cirugía mayor, fracaso de tratamiento conservador y/o percutáneo, preservación articular en pacientes jóvenes.
4. Inyecciones de puntos de disparo (trigger points)
Inyecciones ecoguiadas de anestésico local con o sin corticoides para el tratamiento del dolor miofascial crónico.
5. Vertebroplastia y cifoplastia
Procedimientos mínimamente invasivos para el tratamiento del dolor en fracturas osteoporóticas o patológicas del cuerpo vertebral.
- Vertebroplastia percutánea
- Cifoplastia con balón
Indicaciones: Fracturas vertebrales osteoporóticas dolorosas, fracturas patológicas secundarias a metástasis, mieloma múltiple.
6. Sistemas de infusión de fármacos
Colocación de sistemas de infusión neuraxial para el tratamiento del dolor refractario a otras modalidades terapéuticas.
1. Ablación térmica de tumores
Crioablación:
Congelación controlada de tumores con ciclos de congelación-descongelación que destruyen selectivamente el tejido maligno. Especialmente útil en tumores renales, pulmonares y óseos.
Ablación por radiofrecuencia (RFA):
Generación de calor mediante radiofrecuencia para necrosis coagulativa de lesiones malignas, particularmente indicada en hepatocarcinoma, metástasis hepáticas y tumores renales.
Ablación por microondas:
La ablación por microondas es una técnica de termoablación mínimamente invasiva que destruye tejido tumoral mediante calor generado por un campo electromagnético de alta frecuencia. Particularmente indicada en hepatocarcinoma, metástasis hepáticas y tumores renales.
Indicaciones: Tumores <4 cm de diámetro, pacientes no candidatos a cirugía, tratamiento puente hacia trasplante o resección hepática.
2. Quimioembolización transarterial (TACE)
La TACE es un procedimiento locorregional que combina la administración selectiva de agentes quimioterapéuticos con la embolización arterial posterior, maximizando la exposición del tumor a quimioterapia e induciendo necrosis isquémica.
Variantes técnicas:
- TACE convencional con lipiodol
- TACE-eluting (perlas de resina o esferas saturadas con fármaco)
- TACE selectivo o superselectivo
Indicaciones: Hepatocarcinoma intermedio-avanzado sin trombosis portal, carcinomas colangiares, metástasis hepáticas.
Ventajas: Excelente control local, posibilidad de tratamientos múltiples, mejor tolerancia en enfermedad multifocal.
3. Radioembolización (TARE-Y90)
La radioembolización, también conocida como radioterapia interna selectiva (SIRT), administra microesferas cargadas con itrio-90 selectivamente en las arterias tumorales. A diferencia de TACE, no ocluye completamente el flujo arterial, permitiendo su uso en pacientes con trombosis de vena porta.
Mecanismo: Efecto puramente radioterapéutico sin obstrucción vascular completa.
Indicaciones:
- Hepatocarcinoma irresecable
- Colangiocarcinoma
- Metástasis hepáticas
- Puente hacia trasplante o resección hepática
- Tratamiento paliativo
Ventajas: Perfil de seguridad favorable, menor incidencia de insuficiencia hepática que TACE, indicada en invasión vascular portal.
Requisitos especiales: Evaluación dosimétrica mediante medicina nuclear, estudios de distribución previos al tratamiento.
4. Embolización selectiva de tumores
Procedimiento de oclusión arterial selectiva mediante diferentes materiales (micropartículas, espumas, coils) para inducir isquemia tumoral, frecuentemente combinado con quimioterapia o aplicado como tratamiento paliativo.
Indicaciones: Hemostasia en hemorragias tumorales, control de síntomas paliativos, reducción tumoral prequirúrgica.
5. Neuroablación para dolor oncológico
Procedimientos de ablación nerviosa por radiofrecuencia o crioablación dirigidos a nervios periféricos, plexos o estructuras nerviosas centrales para control de dolor oncológico refractario.
Técnicas: Neurolisis de plexo celíaco, plexo hipogástrico superior, ganglio impar, nervios periféricos.
1. Angioplastia y colocación de stent
Procedimientos de revascularización percutánea para el tratamiento de estenosis y oclusiones arteriales.
Localizaciones:
- Arterias carótidas
- Arterias vertebrales
- Aorta (torácica y abdominal)
- Arterias renales
- Arterias iliofemorales
- Arterias tibiales y peroneas
- Arterias cerebrales
Tipos de dispositivos: Stents convencionales, stents liberadores de fármaco, stents cubiertos.
2. Trombolisis endovascular
Administración selectiva de agentes fibrinolíticos para disolución de trombos arteriales o venosos agudos.
Indicaciones: Trombosis arterial aguda, tromboembolismo pulmonar masivo, trombosis de derivaciones (shunts) quirúrgicas.
3. Trombectomía mecánica
Extracción percutánea de coágulos mediante dispositivos de trombectomía mecánica de última generación.
Indicaciones: Accidente cerebrovascular isquémico agudo, tromboembolismo pulmonar masivo, oclusión arterial aguda de extremidades.
4. Filtros de vena cava inferior
Dispositivos temporales o permanentes para prevención de tromboembolismo pulmonar en pacientes con contraindicaciones para anticoagulación.
5. Embolización vascular preventiva
Oclusión arterial selectiva para prevención de hemorragia en pacientes de alto riesgo.
1. Nefrostomía percutánea
Colocación de catéteres para drenaje urinario en casos de obstrucción de la vía urinaria, con propósito diagnóstico, terapéutico o paliativo.
Indicaciones: Uropatía obstructiva, derivación temporal, estudios de función renal selectiva.
2. Colocación de drenajes retroperitoneales
Drenaje de colecciones de líquido retroperitoneal (urinomas, abscesos, linfoceles).
3. Embolización de varicocele
Oclusión selectiva de vasos dilatados del plexo pampiniforme para tratamiento del varicocele, alternativa a la cirugía con menor morbilidad.
1. Embolización de miomas uterinos
Tratamiento mínimamente invasivo de los miomas uterinos mediante la oclusión selectiva de las arterias uterinas que los nutren, preservando el útero y evitando, en muchos casos, la histerectomía. Este procedimiento se realiza a través de una pequeña punción en la ingle, con rápida recuperación y alta satisfacción de las pacientes.
Indicaciones: Sangrado uterino anormal asociado a miomas, dolor pélvico crónico o sensación de presión por aumento de tamaño uterino, anemia secundaria a sangrado abundante, pacientes que desean evitar cirugía mayor o presentan alto riesgo quirúrgico
2. Embolización en el síndrome de congestión pélvica y várices pélvicas
La embolización de las venas ováricas e hipogástricas es un tratamiento mínimamente invasivo para el síndrome de congestión pélvica, caracterizado por dolor pélvico crónico asociado a várices pélvicas. El cierre selectivo de las venas dilatadas reduce significativamente el dolor y mejora la calidad de vida, manteniendo la fertilidad en la mayoría de los casos.
3. Tratamiento de la endometriosis y adenomiosis
La radiología intervencionista ofrece opciones mínimamente invasivas complementarias al tratamiento médico y quirúrgico de la endometriosis y la adenomiosis, especialmente en pacientes con dolor refractario o alto riesgo quirúrgico. Entre estas opciones se incluyen técnicas de ablación percutánea como la crioablación en endometriomas seleccionados y la embolización de arterias uterinas en casos de adenomiosis sintomática.
Objetivos terapéuticos
- Reducción del dolor pélvico crónico
- Disminución del sangrado uterino anormal
- Mejora de la calidad de vida preservando, cuando sea posible, la fertilidad
1. Drenaje biliar percutáneo (bilioentérico)
Colocación de stents o catéteres para alivio de la obstrucción biliar en casos complejos o irresecables.
Tipos
- Drenaje percutáneo biliar (PBD) temporal
- Drenaje bilioentérico (PBE) permanente
2. Tratamiento de complicaciones biliares post-trasplante
Procedimientos para manejo de estenosis biliares, fugas y otras complicaciones tras trasplante hepático.
3. Manejo de fístulas biliares
Tratamiento percutáneo de fístulas biliocutáneas y otras fístulas biliares.
1. Colocación de endoprótesis en colon
Stents autoexpandibles para alivio paliativo de obstrucción maligna de colon como puente hacia cirugía definitiva.
2. Drenaje de colecciones intraabdominales
Drenaje percutáneo guiado por imagen de abscesos intraabdominales, seroma, hematomas y otras colecciones.
3. Aspiración de cuerpo extraño
Extracción endoscópica percutánea de objetos ingeridos en esófago o estómago.
1. Derivaciones arteriovenosas para hemodiálisis
Creación percutánea de accesos vasculares para pacientes con insuficiencia renal terminal, evitando procedimiento quirúrgico abierto.
2. Mantenimiento de derivaciones (fístulas) de diálisis
Angioplastia y trombectomía para permeabilización de fístulas o injertos arteriovenosos ocluidos.
3. Embolización de pseudoaneurismas
Oclusión selectiva de pseudoaneurismas postraumáticos o iatrogénicos mediante coils, stents cubiertos o inyección de trombina.
1. Embolización de arterias bronquiales
Tratamiento endovascular de hemoptisis mediante oclusión selectiva de arterias bronquiales hipertró cas.
Indicaciones: Hemoptisis masiva, tuberculosis cavitaria, bronquiectasias, aspergilomas.
2. Drenaje de colecciones pleurales y pulmonares
Drenaje percutáneo guiado por TC de empiema pleural, absceso pulmonar y otras colecciones torácicas.
1. Fortalecimiento óseo (vertebroplastia, cifoplastia)
Procedimientos de estabilización y refuerzo óseo en fracturas osteoporóticas o patológicas.
2. Cementoplastia percutánea
Inyección de cemento óseo bajo control de imagen para refuerzo estructural de lesiones líticas óseas metastásicas.
3. Osteosíntesis percutánea
Colocación de implantes (tornillos, placas) bajo guía de imagen para estabilización de fracturas complejas.
4. Ablación de lesiones óseas metastásicas
Crioablación, radiofrecuencia u otras técnicas para tratamiento paliativo del dolor en metástasis óseas.
1. Procedimientos de acceso vascular central
Colocación de catéteres centrales de larga duración (PICC) bajo guía ecográfica en pacientes pediátricos.
2. Embolización de malformaciones vasculares congénitas
Tratamiento de malformaciones arteriovenosas, fístulas y otros defectos vasculares congénitos en edad pediátrica.
3. Biopsia pediátrica guiada
Biopsias percutáneas bajo guía de imagen en pacientes pediátricos con técnicas y materiales adaptados.
1. Anestesiología intervencionista
Sedación y anestesia consciente para procedimientos intervencionistas, administrada por especialistas en anestesia dedicados a radiología intervencionista.
2. Seguimiento postprocedimiento
Protocolos de seguimiento especializado para evaluar respuesta terapéutica y detectar complicaciones precoces.
3. Consultoría radiológica
Asesoramiento experto para selección de técnicas diagnósticas y terapéuticas óptimas para cada caso clínico individual.
4. Reuniones multidisciplinares
Participación en comités oncológicos, hepatológicos y quirúrgicos para planificación integral del tratamiento.
¿Necesita solicitar consulta con alguno de nuestros especialistas?
Cómo es el proceso del paciente en Radiología Intervencionista
El paciente es el centro de nuestro cuidado, garantizando la máxima seguridad, comodidad y bienestar en cada etapa
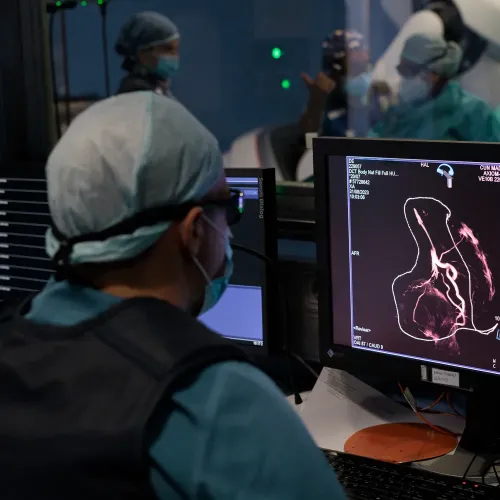
Antes del procedimiento
Evaluación y Consulta Informada
Su médico revisará su historial y le explicará el procedimiento en detalle. Pregunte con confianza todas las dudas que tenga y firme el consentimiento informado cuando se sienta preparado.
Preparación: Ayuno y Medicamentos
Para su seguridad, es necesario no comer ni beber nada durante las horas previas. Se recomienda de 4 a 6 horas de ayuno general.
Según el tipo de procedimiento y su estado de salud, es posible que le administremos algún medicamento antes de empezar. Siga siempre las indicaciones que le dé el equipo médico y de enfermería.
Si toma medicamentos que afectan a la coagulación de la sangre, como Sintrom®, o antiagregantes como Adiro® o Plavix®, es fundamental que nos lo comunique para suspenderlos o ajustar la dosis días antes del procedimiento para reducir el riesgo de sangrado durante y después de la intervención.
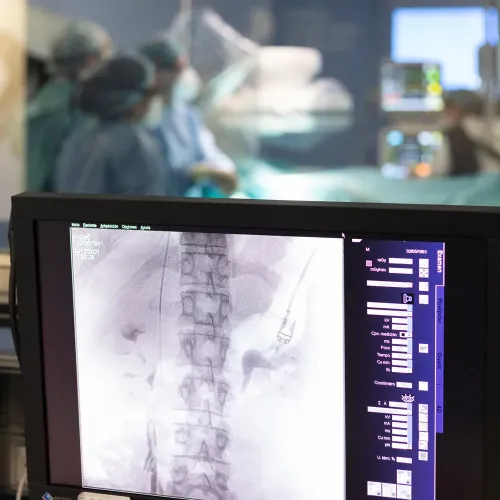
Durante el procedimiento
Nuestro objetivo es que su experiencia sea lo más cómoda y segura posible. Para ello, todo el equipo de radiología intervencionista —formado por médicos especialistas, personal de enfermería y técnicos— trabajará de manera coordinada, prestando atención a cada detalle y cuidándole en todo momento.
Sedación y analgesia
Para garantizar su confort y evitar molestias, la mayoría de los procedimientos se realizan bajo sedación consciente y anestesia local en la zona de punción. Con este tipo de sedación, el paciente se mantiene relajado pero despierto, lo que permite que pueda comunicarse con el equipo en todo momento.
Durante la intervención, se monitorizan de forma continua sus constantes vitales (pulso, tensión arterial, saturación de oxígeno) para asegurar la máxima seguridad.
Duración media
Aunque cada caso es diferente, la gran mayoría de los procedimientos de radiología intervencionista tienen una duración que oscila entre 30 minutos y 2 horas. El equipo médico le informará siempre del tiempo estimado para su procedimiento específico, adaptándose a las características de su situación clínica.
Alta el mismo día o ingreso corto
Una de las principales ventajas de estas técnicas mínimamente invasivas es la rápida recuperación que ofrecen en comparación con la cirugía abierta.
En la mayoría de los casos, el paciente puede recibir el alta el mismo día, tras un breve periodo de observación en la sala de recuperación, donde se controla que no haya complicaciones y se revisa el punto de punción.
En procedimientos más complejos, puede ser necesario un ingreso hospitalario de corta duración, generalmente de unas 24 horas, para asegurar una vigilancia más estrecha antes del alta definitiva.
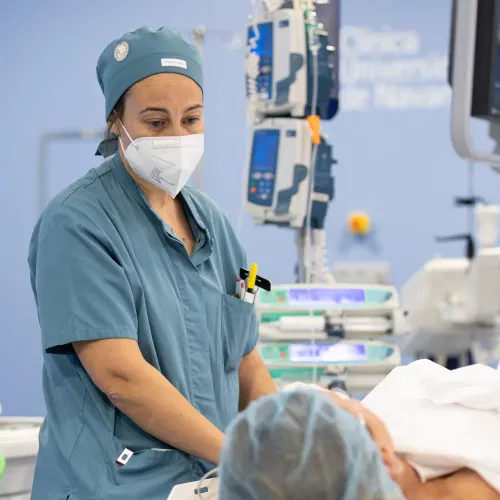
Después del procedimiento
El cuidado no termina cuando acaba la intervención. El seguimiento es clave para asegurar una recuperación completa y detectar a tiempo cualquier incidencia.
Cuidados tras el alta
Al regresar a casa, recibirá instrucciones claras y por escrito. Generalmente, se recomienda reposo relativo durante las primeras 24-48 horas, vigilar el punto de punción para identificar posibles hematomas o sangrado, y mantener una hidratación adecuada. Es fundamental seguir todas las indicaciones para evitar complicaciones.
Señales de alarma
Contacte con nuestro equipo o acuda a Urgencias si presenta:
- Dolor intenso que no cede con la analgesia indicada.
- Sangrado o hinchazón significativa en la zona de punción.
- Fiebre o cualquier otro síntoma que le preocupe.
Atención del equipo
Nuestro compromiso con usted continúa tras el alta. Programaremos un seguimiento, que podrá ser telefónico o en consulta presencial, para evaluar su recuperación, comprobar el resultado del procedimiento y resolver cualquier duda que pueda surgir.
Para nosotros, es fundamental asegurarnos de que la atención recibida ha sido óptima y ha cumplido con sus expectativas.
Nuestro equipo de profesionales
TECNOLOGÍA
Quirófanos híbridos
Contamos con la mejor tecnología de diagnóstico por imagen y cirugía guiada por imagen de última generación, especialmente indicada en angiografías e intervenciones mínimamente invasivas vasculares.
Ecografía con fusión de imágenes
El ecógrafo con fusión de imágenes permite combinar en tiempo real las imágenes de ultrasonido con otras modalidades de imagen (TAC, RM, PET) facilitando los procedimientos de biopsia y ablación.



