Bronquiolite aguda
"A maioria das bronquiolites resolve-se sozinha com cuidados em casa; o mais importante é vigiar o bebé e recorrer ao pediatra se a sua respiração piorar."
DRA. MÓNICA GÓMEZ DE PABLOS ROMERO
ESPECIALISTA. DEPARTAMENTO DE PEDIATRIA

O que é a bronquiolite aguda?
A bronquiolite aguda é uma infeção respiratória muito comum que afeta as crianças mais pequenas, principalmente as menores de dois anos. A doença consiste na inflamação das vias respiratórias mais pequenas dos pulmões, chamadas bronquíolos. Esta inflamação provoca um aumento de muco e um inchaço que dificulta a passagem do ar, fazendo com que o bebé tenha dificuldade em respirar.
A causa é quase sempre um vírus. O mais frequente é o Vírus Sincicial Respiratório (VSR), responsável por até 80% dos casos. A doença costuma começar como uma constipação comum, com mucosidade e tosse. Ao fim de alguns dias, a tosse pode agravar-se e surgir a dificuldade respiratória, que se manifesta com respiração rápida (taquipneia), retração das costelas (tiragem) e sibilâncias (“pitos no peito”).
O mais importante que os pais devem saber é que não existe um tratamento que cure a bronquiolite; a abordagem centra-se no alívio dos sintomas. As medidas de suporte, como manter uma boa hidratação e realizar lavagens nasais para desobstruir as vias aéreas, são a base do tratamento. A maioria das crianças recupera em casa, embora a tosse possa durar várias semanas.

Quais são os sintomas da bronquiolite aguda?
A bronquiolite manifesta-se de forma progressiva.
É crucial reconhecer como começa e que sinais indicam que a doença se está a complicar.
Sintomas iniciais (semelhantes a uma constipação)
A doença começa com sintomas respiratórios das vias aéreas superiores que duram entre um e três dias. Estes primeiros sinais são muito semelhantes aos de uma constipação comum e incluem:
- Secreção nasal (rinorreia) e espirros.
- Tosse, que no início costuma ser ligeira.
- Febre, que pode ser baixa ou até não surgir.
Evolução para sintomas das vias aéreas inferiores e dificuldade respiratória
Após os primeiros dias, a infeção progride para os bronquíolos e os sintomas tornam-se mais evidentes. Nesta fase, que costuma durar de 7 a 12 dias, é quando surge a dificuldade em respirar. Os sintomas característicos são:
- Agravamento da tosse.
- Respiração rápida e ofegante (taquipneia).
- Sibilância: um som semelhante a um “pito” ou assobio ao respirar, que por vezes se ouve sem estetoscópio.
- Crepitações: ruídos semelhantes a um estalido/crujido ao auscultar os pulmões.
- Tiragem ou retração costal: as costelas ou o esterno “afundam” ao respirar, o que indica que o bebé está a fazer um esforço maior para conseguir inspirar.
Sinais de alarme: quando procurar ajuda médica urgente?
É fundamental vigiar a criança para detetar sinais de agravamento da doença. Deve recorrer às urgências se observar:
- Dificuldade respiratória grave:
- Abanamento das asas do nariz (movimento das narinas ao respirar) e gemido ao expirar.
- Uso de músculos acessórios e tiragem intercostal ou supraesternal muito marcada.
- Problemas na alimentação: recusa das mamadas/refeições ou ingestão inferior a 50% do habitual, o que pode levar à desidratação.
- Apneia: pausas respiratórias, particularmente frequentes em bebés prematuros.
- Alterações do estado geral: letargia, sonolência excessiva ou irritabilidade.
- Cianose: coloração azulada da pele, dos lábios ou das unhas, indicando falta de oxigénio.
Apresenta algum destes sintomas?
Se suspeitar que o seu bebé apresenta algum dos sintomas mencionados,
deve procurar um especialista médico para o seu diagnóstico
Quais são as causas?
A bronquiolite aguda é uma doença causada quase exclusivamente por vírus. O agente infecioso mais importante e frequente é o Vírus Sincicial Respiratório (VSR), responsável por 50% a 80% de todos os casos. O VSR é a principal causa de infeção respiratória grave em lactentes.
Embora o VSR seja o principal agente, existem outros vírus que também podem provocar bronquiolite. Entre eles encontram-se o rinovírus (5–25% dos casos), o vírus parainfluenza, o metapneumovírus, o adenovírus e o coronavírus. Mais recentemente, foram identificados como agentes causais o bocavírus e o enterovírus.
A infeção transmite-se habitualmente de uma criança mais velha ou de um adulto com constipação para um lactente. A contaminação ambiental, em especial a exposição ao fumo do tabaco, também pode atuar como fator desencadeante.
Sazonalidade e evolução
A doença é endémica das épocas frias, com um pico de incidência sobretudo entre novembro e abril no hemisfério norte, coincidindo com os meses de outono e inverno.
A duração habitual dos sintomas é de 7 a 12 dias, embora a dificuldade em respirar e em alimentar-se costume melhorar ao fim de cerca de 6 a 7 dias.
No entanto, é fundamental saber que a tosse pode persistir durante várias semanas (2 a 4) após a fase aguda ter passado, o que é normal e não deve causar alarme.
Compreender esta evolução natural da bronquiolite ajuda a gerir as expectativas e a saber quando os sintomas estão dentro do esperado para esta doença viral autolimitada.
Como se diagnostica a bronquiolite aguda?
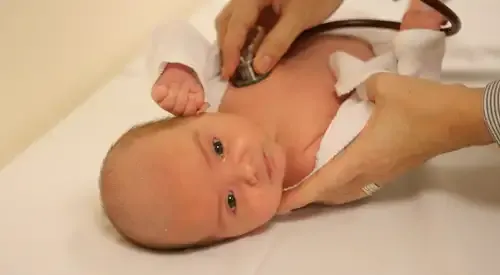
O diagnóstico da bronquiolite aguda é fundamentalmente clínico. Isto significa que o médico se baseia na história clínica da criança e nos achados do exame físico para identificar a doença. Na maioria dos casos, não são necessários exames complexos.
O diagnóstico estabelece-se seguindo os critérios clássicos, que incluem:
- Ser o primeiro episódio de dificuldade respiratória com sibilância (“pitos”).
- Atingir uma criança com menos de 1 ou 2 anos.
- Apresentar um quadro clínico característico: a criança começa com sintomas de constipação comum (tosse, secreções nasais, por vezes febre) e, ao fim de 2 a 3 dias, evolui com dificuldade respiratória (respiração rápida, afundamento das costelas), sibilância e/ou crepitações na auscultação.
Durante a avaliação, o médico também irá considerar a presença de fatores de risco que possam indicar doença mais grave, como prematuridade ou doenças cardíacas ou pulmonares prévias.
Como se trata a bronquiolite aguda?
Tratamento da bronquiolite: cuidados básicos em casa
Não existem medicamentos que curem a bronquiolite. O tratamento baseia-se em medidas de suporte para manter o bebé hidratado, ajudá-lo a respirar melhor e a estar o mais confortável possível enquanto o organismo combate o vírus.
1. Hidratação
- Oferecer tomas mais pequenas e frequentes de leite para evitar o cansaço.
- Vigiar sinais de desidratação: recusa persistente da alimentação, ingestão inferior a 50% do habitual ou menos fraldas molhadas.
- Em casos graves, no hospital pode ser necessária a alimentação por sonda ou a administração de fluidos intravenosos.
2. Oxigenação
- Administra-se oxigénio suplementar no hospital se a saturação descer abaixo de 90–92%.
- Em casa, não é necessária monitorização contínua; basta a observação clínica e seguir as indicações do pediatra.
3. Higiene nasal
- As lavagens nasais com soro fisiológico são muito eficazes.
Tratamentos farmacológicos
Na bronquiolite não existem medicamentos que curem a doença nem que acelerem a recuperação. Por isso, a maioria dos fármacos não é recomendada de forma rotineira. O mais importante é concentrar-se nos cuidados de suporte (hidratação, higiene nasal e oxigenação quando necessário).
1. Broncodilatadores
Não funcionam porque a obstrução se deve à inflamação e ao excesso de muco, e não a um espasmo dos brônquios.
Apenas são testados em casos muito específicos, quando há suspeita de asma em crianças mais velhas, e mantêm-se somente se houver uma melhoria clara.
2. Corticoides
Embora sejam anti-inflamatórios potentes, não ajudam na bronquiolite. Não reduzem internamentos nem encurtam a doença e não devem ser utilizados.
3. Antibióticos
Não são úteis porque a bronquiolite é viral. Só se utilizam se surgir uma infeção bacteriana associada (muito pouco frequente).
4. Adrenalina nebulizada
Pode proporcionar alívio transitório em casos graves, mas não altera a evolução da doença, pelo que não se recomenda de forma rotineira.
5. Outros medicamentos não recomendados
Mucolíticos, xaropes para a tosse, descongestionantes, anti-histamínicos ou terapias alternativas: não demonstraram eficácia e podem ser prejudiciais.
A fisioterapia respiratória com vibrações ou percussões também não está indicada: não melhora a evolução e pode causar efeitos adversos.
Imunização
Uma vez que a doença pode ser particularmente grave nos primeiros meses de vida, foram desenvolvidas estratégias de imunização para proteger os recém-nascidos e os lactentes mais pequenos.
A imunização passiva com anticorpos monoclonais é uma das principais ferramentas de prevenção. Tradicionalmente, esta estratégia tem sido reservada a populações pediátricas de alto risco.
O palivizumab, um anticorpo monoclonal aprovado desde 1998, tem sido utilizado de forma restritiva em crianças com risco elevado de desenvolver doença grave por VSR. Este tratamento demonstrou reduzir as hospitalizações por VSR nestas populações de risco em 45–55%.
Recentemente, as estratégias de imunização foram alargadas, procurando proteger uma população pediátrica mais ampla. A aprovação de novos anticorpos monoclonais de ação prolongada, como o nirsevimab, representou um avanço significativo. A Agência Europeia de Medicamentos (EMA) e a FDA aprovaram a sua utilização para a prevenção da doença por VSR em todos os recém-nascidos e lactentes que iniciam a sua primeira época de circulação do vírus, não apenas naqueles com fatores de risco.
O Departamento de Pediatria
da Clínica Universidad de Navarra
Todos os nossos especialistas trabalham em regime de exclusividade e, além disso, ao dispormos de toda a tecnologia num mesmo centro, oferecemos a realização dos exames e o diagnóstico em menos de 72 horas.
Contamos com uma equipa de profissionais altamente qualificada para prestar cuidados nas diferentes unidades especializadas: Oncopediatria, Neuropediatria, Endocrinopediatria, Neonatologia, etc.
Organizados em unidades especializadas
- Área de Neonatologia
- Endocrinologia pediátrica.
- Cardiologia pediátrica.
- Neuropediatria
- Gastroenterologia e nutrição pediátrica.
- Pediatria geral e preventiva.
- Pneumologia pediátrica

Porquê na Clínica?
- Cuidados integrais da criança.
- Profissionais especialistas nas diferentes áreas para um melhor diagnóstico e tratamento.
- Dotados da mais recente tecnologia para os cuidados ao recém-nascido.


























