Diabetes tipo 1
"É necessário alcançar um bom controlo da glicemia para prevenir as complicações a médio e longo prazo da diabetes, como lesões neurológicas, renais, entre outras."
DR. JAVIER ESCALADA SAN MARTÍN
DIRETOR. DEPARTAMENTO DE ENDOCRINOLOGIA E NUTRIÇÃO

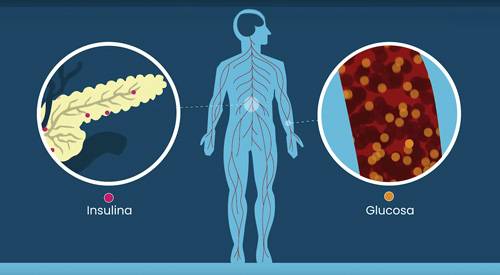
A diabetes é uma doença crónica que surge quando o pâncreas não é capaz de produzir insulina suficiente ou quando o organismo não consegue utilizar a insulina que produz.
Caracteriza-se fundamentalmente pela presença de concentrações elevadas de glicose no sangue (hiperglicemia). Isto ocorre devido à alteração da ação da insulina ou à ausência desta hormona, que é produzida no pâncreas para permitir a captação da glicose pelos tecidos, que a utilizam como combustível.
Dentro da diabetes mellitus (DM) tipo 1 distinguem-se dois tipos fundamentais: a DM tipo 1a, de origem autoimune, e a DM tipo 1b, de carácter idiopático.
Na diabetes autoimune, as células produtoras de insulina são atacadas e destruídas: as células beta do pâncreas. Na ausência de insulina, o metabolismo dos hidratos de carbono, das gorduras e das proteínas não pode realizar-se corretamente.

Quais são os sintomas da diabetes tipo 1?
Os principais sintomas antes do diagnóstico de diabetes mellitus tipo 1 são:
- Cansaço.
- Perda de peso.
- Sede intensa.
- Produção contínua de urina, inclusive durante a noite.
É particularmente grave a elevação descontrolada da glicose no sangue e dos chamados corpos cetónicos (produzidos no fígado por um excesso de gorduras libertadas para a corrente sanguínea em situações de grande défice de insulina), pois, sem tratamento, pode ser potencialmente fatal quando atinge o extremo do chamado coma cetoacidótico.
Tem algum destes sintomas?
É possível que apresente diabetes mellitus tipo 1
Quais são as causas da diabetes tipo 1?
A diabetes mellitus tipo 1 é uma doença autoimune, devida a fatores genéticos e ambientais.
A diabetes mellitus tipo 1 é uma doença autoimune em que as células produtoras de insulina são atacadas e destruídas: as células beta do pâncreas. Na ausência de insulina, o metabolismo dos hidratos de carbono, gorduras e proteínas não se realiza corretamente.
O desencadeamento deste ataque autoimune ocorre por uma combinação de fatores genéticos e ambientais. Entre os fatores ambientais, os vírus parecem ser os candidatos mais prováveis.
Até ao momento, não foram identificadas causas específicas (incluindo vacinas e elementos da dieta) que possam desencadear esta doença em pessoas que, previamente, devem apresentar uma suscetibilidade geneticamente condicionada.
Os fatores hereditários parecem ter um papel importante, mas a doença praticamente nunca é adquirida diretamente por herança.
Investigação e diabetes
A terapia celular e a imunoterapia, as principais esperanças para tratar a diabetes.
Para além do transplante de ilhéus pancreáticos, que continua a mostrar limitações e baixo rendimento, as principais esperanças estão depositadas na terapia celular e na imunoterapia. Até à data, estas técnicas têm sido aplicadas experimentalmente em animais.
A terapia celular procura obter uma fonte inesgotável de células produtoras de insulina a partir de células estaminais (embrionárias ou adultas) com capacidade de autorregeneração e de diferenciação em células maduras — no nosso caso, em células beta produtoras de insulina.
A imunoterapia procura travar a alteração do sistema imunitário que destrói as próprias células produtoras de insulina.
O tratamento com células estaminais mesenquimais adultas envolve células estaminais, mas com propriedades fundamentalmente imunomoduladoras. A sua obtenção é relativamente simples, geralmente a partir da medula óssea do próprio doente, sem necessidade de imunossupressão.
Como se diagnostica a diabetes tipo 1?

O diagnóstico costuma ser simples, uma vez que é determinado por um valor de glicose no sangue claramente elevado (habitualmente superior a 200 mg/dl).
Os novos métodos de monitorização contínua da glicose no espaço intersticial constituem um grande avanço no acompanhamento destes doentes. Através de uma técnica minimamente invasiva, como a colocação de um sensor na parede anterior do abdómen, obtêm-se valores de glicose durante aproximadamente 72 horas de forma ininterrupta. Este sistema permite avaliar as flutuações glicémicas, com o objetivo de melhorar o controlo metabólico.
Na Unidade de Diabetes, realizamos estudos de autoimunidade pancreática para confirmar o diagnóstico diferencial da diabetes mellitus tipo 1 em relação aos restantes síndromes diabéticos, com determinação dos anticorpos ICA, IAA, GAD e IA2.
O teste do glucagon realiza-se com o objetivo de estudar a função residual da célula pancreática (reserva pancreática) em doentes com diabetes mellitus.
Como se trata a diabetes tipo 1?
Desde o momento do diagnóstico, deve iniciar-se o tratamento com insulina.
Esquemas de tratamento intensivo:
- Multidoses (regimes basal-bolo). Através de injeções múltiplas (três ou mais injeções por dia). Em geral, utiliza-se uma insulina de ação intermédia ou ultralenta (que atua como dose basal) em combinação com insulina de ação rápida antes das refeições.
- Bomba de infusão contínua de insulina (BICI): permite administrar insulina de forma basal e em bolus antes das refeições.
O autocontrolo e as bombas de infusão contínua são os principais avanços face à diabetes tipo 1.
Registaram-se grandes avanços, como:
- Produção de insulina humana por técnicas de recombinação.
- Insulinas pré-misturadas (insulina rápida e lenta em diferentes proporções).
- Novos sistemas de administração, como as canetas de insulina.
- Bombas de infusão contínua de insulina por via subcutânea ou intraperitoneal. Programam a administração de insulina 24 horas por dia e sob a forma de bolus antes de cada refeição, simulando de forma mais precisa a produção fisiológica de insulina pelo pâncreas.
- Existem métodos minimamente invasivos de monitorização contínua da glicose para estabelecer o perfil glicémico de um doente diabético 24 horas por dia, em estudos com duração superior a 24 horas.
No entanto, o grande avanço é o autocontrolo: um modelo integral de tratamento que consiste na modificação autónoma, pelo doente diabético, do seu tratamento insulínico, determinando rapidamente e de forma simples, em qualquer momento, o valor da glicose no sangue com glucómetros. A educação diabetológica é realizada através da Unidade de Diabetes.
O Departamento de Endocrinologia e Nutrição
da Clínica Universidad de Navarra
O Departamento está organizado em unidades assistenciais, com especialistas totalmente dedicados ao estudo diagnóstico e ao tratamento deste tipo de doenças.
Trabalhamos com protocolos estabelecidos, que permitem que todos os exames de diagnóstico necessários sejam realizados no mais curto prazo possível e que se inicie, o mais rapidamente possível, o tratamento mais adequado em cada caso.
Organizados em unidades assistenciais
- Área de Obesidade.
- Unidade de Diabetes.
- Unidade de Doenças da Tiroide e Paratiroide.
- Unidade de Osteoporose
- Outras doenças: p. ex., síndrome de Cushing.

Porquê na Clínica?
- Centro de Excelência Europeu no diagnóstico e tratamento da Obesidade.
- Equipa de enfermeiros especializados no Hospital de Dia de Endocrinologia e Nutrição.
- Dispomos de um Laboratório de Investigação Metabólica de reconhecido prestígio internacional.
A nossa equipa de profissionais
Rastreio Cardiovascular
ICAP
INTEGRATED CARDIOVASCULAR
ASSESSMENT PROGRAM
Uma nova abordagem do risco cardiovascular
O único controlo que incorpora a mais recente tecnologia de diagnóstico por imagem para quantificar com precisão o seu risco de AVC e enfarte do miocárdio.
Graças à dedicação exclusiva dos nossos profissionais, somos capazes de realizar o Check-up ICAP em menos de 48 horas com um diagnóstico altamente preciso.