Síndrome do ovário policístico (SOP)
"A síndrome do ovário poliquístico exige uma avaliação rigorosa e uma abordagem individualizada. O diagnóstico precoce e um plano terapêutico personalizado otimizam o controlo dos sintomas, a fertilidade e o prognóstico metabólico."
DR. ÁLVARO RUIZ ZAMBRANA
ESPECIALISTA. DEPARTAMENTO DE GINECOLOGIA E OBSTETRÍCIA

O que é a síndrome do ovário policístico (SOP)?
A síndrome do ovário policístico (SOP) é uma perturbação endócrina frequente em mulheres em idade reprodutiva. Estima-se que afete até 13% desta população e que cerca de 70% dos casos possam permanecer sem diagnóstico a nível mundial. É uma condição crónica que não tem cura definitiva, mas cujo curso pode ser controlado de forma eficaz com um diagnóstico precoce e um plano terapêutico individualizado.
A SOP caracteriza-se por um desequilíbrio hormonal em que os ovários produzem níveis elevados de androgénios (conhecidas vulgarmente como “hormonas masculinas”). Embora as mulheres produzam androgénios de forma natural, o seu excesso pode alterar o ciclo menstrual e impedir a ovulação de forma regular (anovulação), o que constitui uma das causas mais habituais de disfunção ovulatória.
O Departamento de Ginecologia e Obstetrícia da Clínica Universidad de Navarra oferece uma assistência integral e personalizada para a SOP, baseada em protocolos alinhados com as normas internacionais e no trabalho multidisciplinar com Endocrinologia e Nutrição, Dermatologia, entre outras especialidades. Esta abordagem coordenada permite um diagnóstico ágil, a seleção do tratamento mais adequado para cada doente e um seguimento rigoroso orientado para a melhoria da saúde ginecológica, metabólica e reprodutiva.

Quais são os sintomas do ovário poliquístico?
Os sintomas da síndrome do ovário poliquístico (SOP) costumam manifestar-se no final da adolescência ou na primeira metade da década dos vinte. É importante salientar que nem todas as mulheres experienciam a totalidade dos sintomas, e a sua intensidade pode variar consideravelmente de pessoa para pessoa, desde manifestações ligeiras a graves.
Ciclo menstrual
As alterações do ciclo são o sintoma mais frequente: ciclos irregulares com menstruações pouco frequentes (oligomenorreia) e até ausência de menstruação (amenorreia). Estas irregularidades refletem uma ovulação reduzida ou inexistente (anovulação) e podem associar-se a dificuldade em engravidar. Em algumas doentes observam-se episódios de hemorragia mais abundante ou prolongada.
Hiperandrogenismo
O excesso de androgénios manifesta-se sobretudo como hirsutismo (pelo grosso na face e/ou no corpo) e acne persistente para além da adolescência. Com menor frequência surge alopecia de padrão androgénico (rarefação do cabelo no vértex e na linha frontal). Pode coexistir pele oleosa ou seborreia.
Manifestações metabólicas associadas
É comum haver tendência para aumento de peso e acumulação de gordura abdominal, bem como sinais de resistência à insulina (p. ex., acantose nigricans). Em algumas doentes detetam-se pré-diabetes ou diabetes tipo 2, dislipidémia e outros fatores de risco cardiometabólico.
Sintomas mais habituais
- Menstruações irregulares ou espaçadas e/ou ausência de menstruação.
- Dificuldade em engravidar por anovulação.
- Hirsutismo (pelo facial/corporal).
- Acne persistente e pele oleosa.
- Queda de cabelo de padrão androgénico.
- Aumento de peso ou dificuldade em perdê-lo; gordura abdominal.
- Manchas escuras no pescoço/axilas (acantose nigricans).
É importante salientar que nem todas as mulheres experienciam a totalidade dos sintomas, e a sua intensidade pode variar consideravelmente de pessoa para pessoa, desde manifestações ligeiras a graves.
Tem algum destes sintomas?
Se suspeitar que tem algum dos sintomas referidos,
deve procurar um especialista médico para diagnóstico
Quais são as causas da SOP?
A causa exata da SOP é desconhecida. A evidência científica sugere uma interação multifatorial entre predisposição genética e alterações metabólicas e hormonais que, em conjunto, favorecem o desequilíbrio androgénico e a disfunção ovulatória.
Resistência à insulina e hiperinsulinémia
Muitas doentes com SOP apresentam resistência à insulina, situação em que as células respondem de forma insuficiente a esta hormona. O organismo compensa com hiperinsulinémia, que pode estimular o ovário a produzir mais androgénios e alterar a ovulação. Não está presente em todos os casos e pode também observar-se em mulheres com peso normal, embora o excesso de gordura abdominal possa agravá-la.
Desequilíbrios hormonais
Para além do aumento de androgénios (p. ex., testosterona), podem existir alterações na regulação neuroendócrina (como mudanças na LH e na sua relação com a FSH, hormonas que regulam o ovário) que dificultam a ovulação regular e a maturação folicular. Este desequilíbrio contribui para os sintomas cutâneos e para as irregularidades menstruais típicas da SOP.
Predisposição genética
A SOP tende a agrupar-se em famílias, o que sugere uma base hereditária de tipo poligénico. A genética não determina, por si só, o desenvolvimento da síndrome: a sua expressão depende da interação com fatores metabólicos e ambientais.
Complicações associadas
É fundamental um acompanhamento médico contínuo para monitorizar e tratar precocemente possíveis complicações da síndrome do ovário poliquístico (SOP).
Fertilidade e anovulação crónica
A infertilidade causada por disfunção ovulatória é uma complicação frequente. Muitas mulheres recebem o diagnóstico de SOP quando procuram ajuda por dificuldade em engravidar. Embora a SOP dificulte a gravidez, não a impede: com uma abordagem individualizada e os tratamentos atuais, as probabilidades de gestação são favoráveis.
Gravidez (riscos obstétricos e plano de seguimento)
Nas mulheres com SOP que engravidam, existe maior probabilidade de determinadas complicações obstétricas (diabetes gestacional, hipertensão arterial e pré-eclâmpsia, abortos espontâneos e partos prematuros), especialmente se coexistir obesidade. Recomenda-se otimização pré-concecional (peso, glicémia, pressão arterial) e um plano de vigilância apertado durante a gestação.
A articulação próxima com o ginecologista-obstetra permite ajustar o seguimento e atuar precocemente perante qualquer intercorrência.
Risco cardiometabólico
A SOP associa-se a um maior risco de alterações metabólicas e cardiovasculares ao longo da vida. A resistência à insulina é um fator-chave que pode conduzir a hiperglicémia, pré-diabetes ou diabetes tipo 2, além de dislipidémia e outros fatores de risco cardiometabólico.
Impacto psicológico
A SOP pode afetar de forma significativa a saúde mental e o bem-estar emocional. Manifestações visíveis como hirsutismo, acne, queda de cabelo ou aumento de peso podem repercutir-se na autoestima e favorecer ansiedade ou sintomas depressivos. A deteção e o apoio psicológico quando necessários fazem parte de uma abordagem integral.
Como se diagnostica o ovário poliquístico?
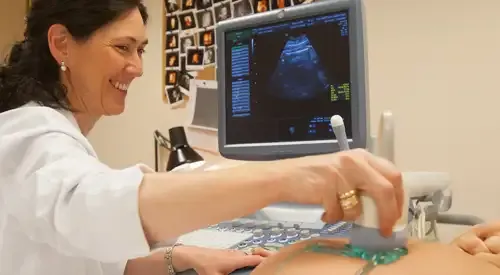
O diagnóstico da síndrome do ovário poliquístico (SOP) é um processo clínico que não depende de um único teste. Baseia-se numa avaliação exaustiva que inclui a história clínica, um exame físico e diversos exames laboratoriais e de imagem, para excluir outras condições com sintomas semelhantes.
Como os sintomas podem variar muito entre mulheres, os especialistas costumam confirmar o diagnóstico quando se cumprem pelo menos dois dos três critérios principais seguintes (sendo necessário que o primeiro critério esteja sempre presente), depois de excluídas outras possíveis causas:
- Sinais de níveis elevados de androgénios (hiperandrogenismo) detetados clinicamente e/ou em análises ao sangue.
- Períodos menstruais irregulares ou ausentes
- Ovários com aspeto poliquístico numa ecografia:
Uma vez confirmado o diagnóstico, poderá ser acompanhada pelo seu médico de família ou encaminhada para um especialista, como um ginecologista ou endocrinologista, para estabelecer um plano personalizado de controlo dos sintomas e prevenção de riscos a longo prazo.
Como se trata a síndrome do ovário poliquístico?
O plano terapêutico é desenhado à medida para cada mulher, tendo em conta os seus sintomas específicos, a sua história clínica, outros problemas de saúde e se deseja, ou não, engravidar.
Plano de estilo de vida: nutrição, exercício físico
Uma abordagem centrada numa alimentação saudável e no exercício físico regular pode reduzir significativamente muitos dos sintomas
- Nutrição e exercício físico: Recomenda-se uma dieta saudável e equilibrada, rica em fruta, legumes, alimentos integrais, carnes magras, peixe e frango. Pode ser benéfico consultar um dietista para receber aconselhamento nutricional específico
- Perda de peso: Em mulheres com excesso de peso ou obesidade, mesmo uma perda de peso modesta (apenas 5%) pode trazer uma melhoria significativa. Esta mudança pode ajudar a regular o ciclo menstrual, melhorar os níveis de insulina e colesterol e aliviar outros sintomas, como a acne e o crescimento excessivo de pelo. Se necessário, podem considerar-se medicamentos para perda de peso.
- Sono e stress: dormir bem e gerir o stress melhora o eixo hormonal.
Regulação do ciclo e controlo de sintomas
Em mulheres que não desejam engravidar, a prioridade é regular o ciclo menstrual e aliviar os sintomas relacionados com o excesso de androgénios, como a acne ou o hirsutismo.
- Contracetivos hormonais combinados (pílula, adesivo, anel; estrogénio + gestagénios): ajudam a regular os períodos, reduzir o pelo indesejado e melhorar a acne. Além disso, trazem um benefício importante a longo prazo: diminuem o risco de cancro do endométrio, que é elevado em mulheres com menstruações muito irregulares.
- Métodos apenas com gestagénios (p. ex., DIU com levonorgestrel, implante, minipílula): são opções úteis quando os estrogénios não são recomendados. Protegem o endométrio, podem reduzir o sangramento e contribuem para o controlo dos sintomas.
- Progesterona intermitente: a toma cíclica de progesterona (por exemplo, a cada 3–4 meses) induz uma menstruação e reduz o risco de hiperplasia/cancro endometrial em casos de períodos muito espaçados ou ausentes.
A escolha do método é feita de forma individualizada, tendo em conta a história clínica, as preferências e eventuais contraindicações.
Abordagem do hiperandrogenismo cutâneo
O excesso de androgénios pode causar hirsutismo (pelo indesejado), acne e queda de cabelo de padrão androgénico. O tratamento é geralmente combinado e progressivo, adaptado aos objetivos de cada doente.
- Medicamentos antiandrogénicos (p. ex., espironolactona): bloqueiam o efeito dos androgénios e ajudam a controlar o hirsutismo, a acne e a alopecia androgénica. São habitualmente prescritos em conjunto com contracetivos hormonais. Não devem ser usados durante a gravidez e requerem supervisão médica. A resposta costuma ser notada aos 3–6 meses.
- Tratamentos tópicos e procedimentos:
- Para pelo facial: eflornitina em creme para abrandar o crescimento; pode combinar-se com depilação a laser ou eletrólise (várias sessões; melhores resultados se o hiperandrogenismo estiver controlado).
- Para acne: retinoides tópicos, peróxido de benzoílo e, conforme o caso, antibióticos ou tratamentos sistémicos sob indicação médica.
- Para queda de cabelo: minoxidil tópico e abordagem específica em tricologia; os resultados requerem consistência (3–6 meses).
Resistência à insulina: abordagens possíveis
A resistência à insulina é frequente na SOP e contribui para o excesso de androgénios e para o risco cardiometabólico.
- Medicamentos sensibilizadores: metformina melhora a sensibilidade à insulina, pode reduzir androgénios, favorecer a ovulação e regular o ciclo. Recomenda-se sob supervisão médica, avaliando tolerância gastrointestinal, vitamina B12 a longo prazo e função renal.
- Estilo de vida (pilar básico): alimentação saudável e atividade física regular melhoram a sensibilidade à insulina e o controlo do peso.
- Outras opções em casos selecionados: agonistas do GLP-1 (quando existe obesidade) e, se houver diabetes, iSGLT2, sempre com indicação e segurança individualizadas.
O Departamento de Ginecologia e Obstetrícia
da Clínica Universidad de Navarra
Cuidados integrais que incluem um amplo leque de opções de consulta e tratamentos, desde a revisão preventiva habitual até às opções mais avançadas de diagnóstico e tratamento de problemas obstétricos e ginecológicos em todas as idades.
O departamento oferece também o acompanhamento habitual da gravidez, que inclui uma diversidade de procedimentos diagnósticos e de rastreio para identificar potenciais problemas do feto, bem como para avaliar o seu adequado crescimento e desenvolvimento.
Doenças que tratamos
- Cancro ginecológico
- Diagnóstico pré-natal
- Endometriose
- Incontinência urinária e fecal
- Massas anexiais
- Menopausa
- Miomas uterinos
- Síndrome do ovário poliquístico

Porquê na Clínica?
- Equipa altamente especializada de médicos, enfermeiros e parteiras.
- Unidade de Reprodução e Fertilidade.
- Acompanhamento da gravidez com um parto personalizado.
- Todo o conforto, com a garantia e segurança de um hospital com o equipamento mais avançado.

























