Unidade de Radiologia de Intervenção
"A Radiologia de Intervenção oferece tratamentos eficazes como alternativa às cirurgias abertas, com menos desconforto e uma recuperação mais rápida."
DR. ANTONIO MARTÍNEZ DE LA CUESTA ESPECIALISTA. UNIDADE DE RADIOLOGIA DE INTERVENÇÃO

A Radiologia de Intervenção é uma subespecialidade médica que utiliza técnicas avançadas de imagem — como a fluoroscopia, a tomografia computorizada e a ecografia — para realizar procedimentos de diagnóstico e terapêuticos de forma minimamente invasiva.
Com a ajuda de imagens em tempo real, os especialistas introduzem instrumentos muito finos e precisos no organismo para tratar diferentes doenças sem necessidade de cirurgia aberta. Graças a esta precisão, podem ser realizados procedimentos como biópsias dirigidas, drenagens, embolizações, tratamentos para doenças vasculares ou tumores, entre outros.
A Unidade de Radiologia de Intervenção da Clínica Universidad de Navarra dispõe da tecnologia mais avançada e de uma equipa médica com ampla experiência. Além disso, trabalha em estreita colaboração com outros departamentos, como Oncologia, Cirurgia, Urologia, Ginecologia, Gastrenterologia, Pneumologia, Anestesia e Urgências, o que garante uma abordagem integral e coordenada para cada doente, adaptada às suas necessidades específicas.

Uma alternativa menos invasiva, mais benéfica para o doente

Menor
invasividade
Evita cirurgias abertas ao utilizar punções pequenas e guiadas por imagem

Maior
segurança
Reduz o risco de complicações face à cirurgia tradicional

Recuperação
mais rápida
Diminui a dor e permite que o doente retome mais cedo a sua vida diária

Menor permanência
hospitalar
Em muitos casos, permite a alta em menos tempo ou mesmo no próprio dia
Elevada especialização nos procedimentos
EM NAVARRA E EM MADRID
1. Biópsias percutâneas
A biópsia percutânea é um procedimento fundamental no diagnóstico de lesões tanto malignas como benignas em diversas localizações. Através de orientação por imagem avançada, obtemos amostras tecidulares com morbilidade mínima.
Tipos de biópsias:
- Biópsia guiada por ecografia (mama, tiroide, gânglios linfáticos)
- Biópsia guiada por TC/arco em C (lesões hepáticas, renais, pulmonares, ósseas)
- Biópsia guiada por RM
Indicações: Caracterização de massas indeterminadas, suspeita de malignidade, confirmação diagnóstica antes de tratamento definitivo.
2. Colangiografia percutânea trans-hepática (CPTH)
Procedimento diagnóstico que permite visualizar as vias biliares intra-hepáticas e extra-hepáticas através de punção hepática percutânea guiada por ecografia ou TC.
Indicações: Icterícia obstrutiva, avaliação das vias biliares, drenagem biliar paliativa em casos selecionados.
3. Discografia e estudos da coluna
Procedimentos diagnósticos para avaliação detalhada da patologia discal e das estruturas do canal raquidiano.
1. Angiografia digital seletiva
A angiografia por subtração digital é o padrão de referência na avaliação da vasculatura arterial e venosa.
Tipos:
- Angiografia cerebral (arterial e venosa)
- Angiografia torácica (pulmonar, aórtica, coronária)
- Angiografia abdominal (hepática, renal, esplâncnica)
- Angiografia periférica (membros, aorta abdominal)
Indicações: Avaliação de estenoses, oclusões, displasia fibromuscular, malformações vasculares, suspeita de lesões aórticas.
2. Venografia e linfografia
Estudos especializados da vascularização venosa e do sistema linfático.
1. Bloqueios nervosos diagnósticos e terapêuticos
Bloqueios espinhais:
- Bloqueio epidural translaminar
- Bloqueio epidural transforaminal
- Bloqueio epidural caudal
- Bloqueio facetário medial (bloqueios diagnósticos)
- Neurólise facetária por radiofrequência
Bloqueios viscerais:
- Bloqueio do plexo celíaco
- Bloqueio hipogástrico superior
- Bloqueio do gânglio ímpar
Bloqueios periféricos:
- Bloqueios intercostais
- Bloqueios de nervos periféricos
- Neurólise de nervos periféricos por crioablação
- Bloqueios articulares (anca, joelho, ombro, tornozelo)
2. Infiltrações articulares
Procedimentos de injeção intra-articular sob controlo por imagem para o tratamento da dor articular degenerativa, inflamatória e pós-traumática.
Articulações tratáveis:
- Articulações facetárias cervicais, torácicas e lombares
- Articulação sacroilíaca
- Ombro (glenoumeral/subacromial, acromioclavicular)
- Cotovelo
- Anca
- Joelho
- Tornozelo
3. Embolizações articulares
Procedimento minimamente invasivo que consiste na oclusão seletiva de artérias sinoviais hipervascularizadas através de micropartículas ou esferas embolizantes, indicado para o controlo da dor e da inflamação em patologia articular refratária.
- Embolização de sinóvia hipervascular na hemofilia (hemartrose recorrente)
- Artrites inflamatórias refratárias (artrite reumatoide, espondiloartrite)
- Osteoartrose avançada com sinovite hipervascular persistente
- Sequelas pós-traumáticas com vascularização patológica
Indicações: Doentes não candidatos a cirurgia major, falência de tratamento conservador e/ou percutâneo, preservação articular em doentes jovens.
4. Injeções em pontos-gatilho (trigger points)
Injeções ecoguiadas de anestésico local com ou sem corticosteroides para o tratamento da dor miofascial crónica.
5. Vertebroplastia e cifoplastia
Procedimentos minimamente invasivos para o tratamento da dor em fraturas osteoporóticas ou patológicas do corpo vertebral.
- Vertebroplastia percutânea
- Cifoplastia com balão
Indicações: Fraturas vertebrais osteoporóticas dolorosas, fraturas patológicas secundárias a metástases, mieloma múltiplo.
6. Sistemas de infusão de fármacos
Colocação de sistemas de infusão neuroaxial para o tratamento da dor refratária a outras modalidades terapêuticas.
1. Ablação térmica de tumores
Crioablação:
Congelação controlada de tumores com ciclos de congelação-descongelação que destroem seletivamente o tecido maligno. Especialmente útil em tumores renais, pulmonares e ósseos.
Ablação por radiofrequência (RFA):
Geração de calor por radiofrequência para necrose coagulativa de lesões malignas, particularmente indicada no hepatocarcinoma, metástases hepáticas e tumores renais.
Ablação por micro-ondas:
A ablação por micro-ondas é uma técnica de termoablação minimamente invasiva que destrói tecido tumoral através de calor gerado por um campo eletromagnético de alta frequência. Particularmente indicada no hepatocarcinoma, metástases hepáticas e tumores renais.
Indicações: Tumores <4 cm de diâmetro, doentes não candidatos a cirurgia, tratamento ponte até transplante ou resseção hepática.
2. Quimioembolização transarterial (TACE)
A TACE é um procedimento locorregional que combina a administração seletiva de agentes quimioterapêuticos com a subsequente embolização arterial, maximizando a exposição do tumor à quimioterapia e induzindo necrose isquémica.
Variantes técnicas:
- TACE convencional com lipiodol
- TACE-eluting (pérolas de resina ou esferas saturadas com fármaco)
- TACE seletiva ou superseletiva
Indicações: Hepatocarcinoma intermédio-avançado sem trombose portal, carcinomas colangiocelulares, metástases hepáticas.
Vantagens: Excelente controlo local, possibilidade de múltiplos tratamentos, melhor tolerância na doença multifocal.
3. Radioembolização (TARE-Y90)
A radioembolização, também conhecida como radioterapia interna seletiva (SIRT), administra microesferas carregadas com ítrio-90 seletivamente nas artérias tumorais. Ao contrário da TACE, não oclui completamente o fluxo arterial, permitindo a sua utilização em doentes com trombose da veia porta.
Mecanismo: Efeito puramente radioterapêutico sem obstrução vascular completa.
Indicações:
- Hepatocarcinoma irressecável
- Colangiocarcinoma
- Metástases hepáticas
- Ponte para transplante ou resseção hepática
- Tratamento paliativo
Vantagens: Perfil de segurança favorável, menor incidência de insuficiência hepática do que a TACE, indicada em invasão vascular portal.
Requisitos especiais: Avaliação dosimétrica por medicina nuclear, estudos de distribuição prévios ao tratamento.
4. Embolização seletiva de tumores
Procedimento de oclusão arterial seletiva com diferentes materiais (micropartículas, espumas, coils) para induzir isquemia tumoral, frequentemente combinado com quimioterapia ou aplicado como tratamento paliativo.
Indicações: Hemostase em hemorragias tumorais, controlo de sintomas paliativos, redução tumoral pré-cirúrgica.
5. Neuroablação para dor oncológica
Procedimentos de ablação nervosa por radiofrequência ou crioablação dirigidos a nervos periféricos, plexos ou estruturas nervosas centrais para controlo de dor oncológica refratária.
Técnicas: Neurólise do plexo celíaco, plexo hipogástrico superior, gânglio ímpar, nervos periféricos.
1. Angioplastia e colocação de stent
Procedimentos de revascularização percutânea para o tratamento de estenoses e oclusões arteriais.
Localizações:
- Artérias carótidas
- Artérias vertebrais
- Aorta (torácica e abdominal)
- Artérias renais
- Artérias iliofemorais
- Artérias tibiais e peroneais
- Artérias cerebrais
Tipos de dispositivos: Stents convencionais, stents libertadores de fármaco, stents cobertos.
2. Trombólise endovascular
Administração seletiva de agentes fibrinolíticos para dissolução de trombos arteriais ou venosos agudos.
Indicações: Trombose arterial aguda, tromboembolismo pulmonar maciço, trombose de derivações (shunts) cirúrgicas.
3. Trombectomia mecânica
Extração percutânea de coágulos através de dispositivos de trombectomia mecânica de última geração.
Indicações: Acidente vascular cerebral isquémico agudo, tromboembolismo pulmonar maciço, oclusão arterial aguda de membros.
4. Filtros da veia cava inferior
Dispositivos temporários ou permanentes para prevenção de tromboembolismo pulmonar em doentes com contraindicações para anticoagulação.
5. Embolização vascular preventiva
Oclusão arterial seletiva para prevenção de hemorragia em doentes de alto risco.
1. Nefrostomia percutânea
Colocação de cateteres para drenagem urinária em casos de obstrução da via urinária, com finalidade diagnóstica, terapêutica ou paliativa.
Indicações: Uropatia obstrutiva, derivação temporária, estudos de função renal seletiva.
2. Colocação de drenagens retroperitoneais
Drenagem de coleções de líquido retroperitoneal (urinomas, abcessos, linfocelos).
3. Embolização de varicocelo
Oclusão seletiva de vasos dilatados do plexo pampiniforme para tratamento do varicocelo, alternativa à cirurgia com menor morbilidade.
1. Embolização de miomas uterinos
Tratamento minimamente invasivo dos miomas uterinos através da oclusão seletiva das artérias uterinas que os nutrem, preservando o útero e evitando, em muitos casos, a histerectomia. Este procedimento é realizado através de uma pequena punção na virilha, com recuperação rápida e elevada satisfação das doentes.
Indicações: Hemorragia uterina anormal associada a miomas, dor pélvica crónica ou sensação de pressão por aumento do tamanho uterino, anemia secundária a hemorragia abundante, doentes que desejam evitar cirurgia major ou apresentam alto risco cirúrgico
2. Embolização na síndrome de congestão pélvica e varizes pélvicas
A embolização das veias ováricas e hipogástricas é um tratamento minimamente invasivo para a síndrome de congestão pélvica, caracterizada por dor pélvica crónica associada a varizes pélvicas. O encerramento seletivo das veias dilatadas reduz significativamente a dor e melhora a qualidade de vida, mantendo a fertilidade na maioria dos casos.
3. Tratamento da endometriose e adenomiose
A radiologia de intervenção oferece opções minimamente invasivas complementares ao tratamento médico e cirúrgico da endometriose e da adenomiose, especialmente em doentes com dor refratária ou alto risco cirúrgico. Entre estas opções incluem-se técnicas de ablação percutânea como a crioablação em endometriomas selecionados e a embolização das artérias uterinas em casos de adenomiose sintomática.
Objetivos terapêuticos
- Redução da dor pélvica crónica
- Diminuição da hemorragia uterina anormal
- Melhoria da qualidade de vida preservando, quando possível, a fertilidade
1. Drenagem biliar percutânea (bilioentérica)
Colocação de stents ou cateteres para alívio da obstrução biliar em casos complexos ou irressecáveis.
Tipos
- Drenagem biliar percutânea (PBD) temporária
- Drenagem bilioentérica (PBE) permanente
2. Tratamento de complicações biliares pós-transplante
Procedimentos para o tratamento de estenoses biliares, fugas e outras complicações após transplante hepático.
3. Abordagem de fístulas biliares
Tratamento percutâneo de fístulas biliocutâneas e outras fístulas biliares.
1. Colocação de endopróteses no cólon
Stents autoexpansíveis para alívio paliativo de obstrução maligna do cólon como ponte para cirurgia definitiva.
2. Drenagem de coleções intra-abdominais
Drenagem percutânea guiada por imagem de abcessos intra-abdominais, seroma, hematomas e outras coleções.
3. Aspiração de corpo estranho
Extração endoscópica percutânea de objetos ingeridos no esófago ou no estômago.
1. Derivações arteriovenosas para hemodiálise
Criação percutânea de acessos vasculares para doentes com insuficiência renal terminal, evitando procedimento cirúrgico aberto.
2. Manutenção de derivações (fístulas) de diálise
Angioplastia e trombectomia para repermeabilização de fístulas ou enxertos arteriovenosos ocluídos.
3. Embolização de pseudoaneurismas
Oclusão seletiva de pseudoaneurismas pós-traumáticos ou iatrogénicos através de coils, stents cobertos ou injeção de trombina.
1. Embolização de artérias brônquicas
Tratamento endovascular da hemoptise através de oclusão seletiva de artérias brônquicas hipertróficas.
Indicações: Hemoptise maciça, tuberculose cavitária, bronquiectasias, aspergilomas.
2. Drenagem de coleções pleurais e pulmonares
Drenagem percutânea guiada por TC de empiema pleural, abcesso pulmonar e outras coleções torácicas.
1. Reforço ósseo (vertebroplastia, cifoplastia)
Procedimentos de estabilização e reforço ósseo em fraturas osteoporóticas ou patológicas.
2. Cementoplastia percutânea
Injeção de cimento ósseo sob controlo por imagem para reforço estrutural de lesões líticas ósseas metastáticas.
3. Osteossíntese percutânea
Colocação de implantes (parafusos, placas) sob orientação por imagem para estabilização de fraturas complexas.
4. Ablação de lesões ósseas metastáticas
Crioablação, radiofrequência ou outras técnicas para tratamento paliativo da dor em metástases ósseas.
1. Procedimentos de acesso vascular central
Colocação de cateteres centrais de longa duração (PICC) sob orientação ecográfica em doentes pediátricos.
2. Embolização de malformações vasculares congénitas
Tratamento de malformações arteriovenosas, fístulas e outros defeitos vasculares congénitos em idade pediátrica.
3. Biópsia pediátrica guiada
Biópsias percutâneas sob orientação por imagem em doentes pediátricos com técnicas e materiais adaptados.
1. Anestesiologia de intervenção
Sedação e anestesia consciente para procedimentos de intervenção, administradas por especialistas em anestesia dedicados à radiologia de intervenção.
2. Seguimento pós-procedimento
Protocolos de seguimento especializado para avaliar a resposta terapêutica e detetar complicações precoces.
3. Consultoria radiológica
Aconselhamento especializado para seleção das técnicas diagnósticas e terapêuticas ótimas para cada caso clínico individual.
4. Reuniões multidisciplinares
Participação em comités oncológicos, hepatológicos e cirúrgicos para planeamento integral do tratamento.
Precisa de marcar consulta com algum dos nossos especialistas?
Como é o percurso do doente em Radiologia de Intervenção
O doente é o centro dos nossos cuidados, garantindo a máxima segurança, conforto e bem-estar em cada etapa
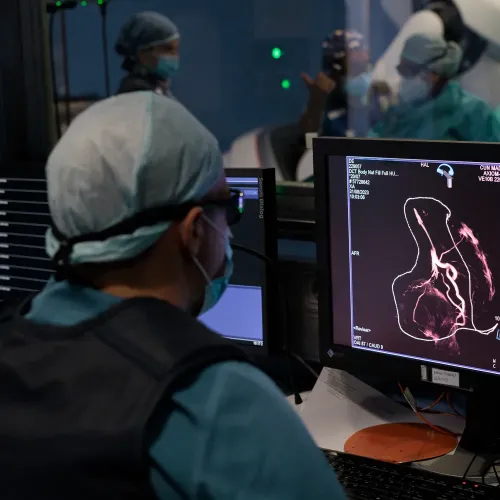
Antes do procedimento
Avaliação e Consulta Informada
O seu médico irá rever o seu historial e explicar-lhe o procedimento em detalhe. Coloque, com toda a confiança, todas as dúvidas que tiver e assine o consentimento informado quando se sentir preparado.
Preparação: Jejum e Medicação
Para sua segurança, é necessário não comer nem beber nada durante as horas anteriores. Recomenda-se um jejum geral de 4 a 6 horas.
Consoante o tipo de procedimento e o seu estado de saúde, é possível que lhe administremos alguma medicação antes de começar. Siga sempre as indicações dadas pela equipa médica e de enfermagem.
Se toma medicamentos que afetam a coagulação do sangue, como Sintrom®, ou antiagregantes plaquetários como Adiro® ou Plavix®, é fundamental que nos informe, para que possamos suspender esses fármacos ou ajustar a dose nos dias anteriores ao procedimento, reduzindo o risco de hemorragia durante e após a intervenção.
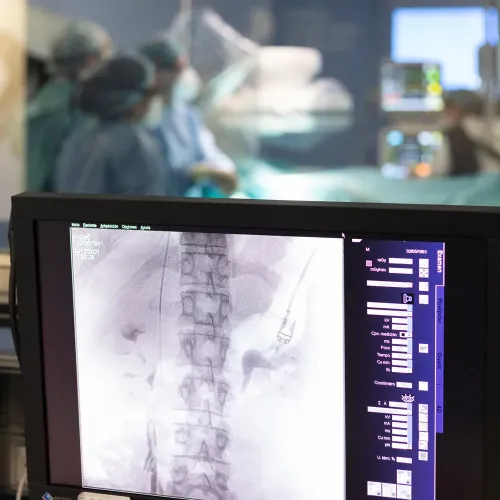
Durante o procedimento
O nosso objetivo é que a sua experiência seja o mais confortável e segura possível. Para isso, toda a equipa de radiologia de intervenção — composta por médicos especialistas, profissionais de enfermagem e técnicos — trabalhará de forma coordenada, com atenção a cada detalhe e cuidando de si em todos os momentos.
Sedação e analgesia
Para garantir o seu conforto e evitar desconforto, a maioria dos procedimentos é realizada sob sedação consciente e anestesia local na zona de punção. Com este tipo de sedação, o doente mantém-se relaxado, mas acordado, o que permite comunicar com a equipa em qualquer momento.
Durante a intervenção, são monitorizados continuamente os seus sinais vitais (pulso, tensão arterial, saturação de oxigénio), para garantir a máxima segurança.
Duração média
Embora cada caso seja diferente, a grande maioria dos procedimentos de radiologia de intervenção tem uma duração entre 30 minutos e 2 horas. A equipa médica irá sempre informá-lo do tempo previsto para o seu procedimento específico, adaptando-se às características da sua situação clínica.
Alta no próprio dia ou internamento curto
Uma das principais vantagens destas técnicas minimamente invasivas é a rápida recuperação em comparação com a cirurgia aberta.
Na maioria dos casos, o doente pode ter alta no próprio dia, após um breve período de observação na sala de recobro, onde se confirma a ausência de complicações e se avalia o local de punção.
Em procedimentos mais complexos, pode ser necessário um internamento de curta duração, geralmente cerca de 24 horas, para assegurar uma vigilância mais próxima antes da alta definitiva.
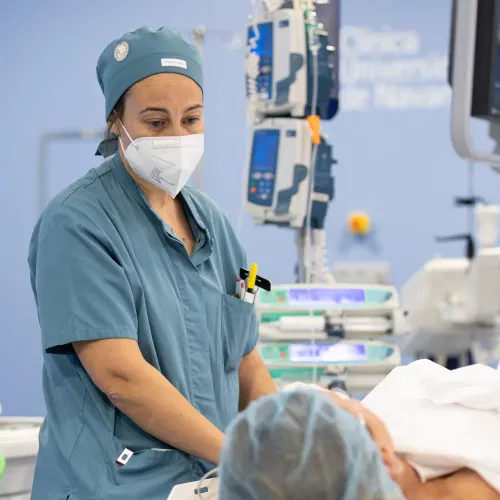
Depois do procedimento
Os cuidados não terminam quando a intervenção termina. O seguimento é essencial para assegurar uma recuperação completa e detetar atempadamente qualquer ocorrência.
Cuidados após a alta
Ao regressar a casa, receberá instruções claras e por escrito. Em geral, recomenda-se repouso relativo nas primeiras 24–48 horas, vigiar o local de punção para identificar possíveis hematomas ou hemorragia e manter uma hidratação adequada. É fundamental cumprir todas as indicações para evitar complicações.
Sinais de alarme
Contacte a nossa equipa ou recorra ao Serviço de Urgência se apresentar:
- Dor intensa que não alivia com a analgesia prescrita.
- Hemorragia ou inchaço significativo na zona de punção.
- Febre ou qualquer outro sintoma que a preocupe.
Acompanhamento da equipa
O nosso compromisso consigo mantém-se após a alta. Iremos agendar um seguimento, que poderá ser telefónico ou em consulta presencial, para avaliar a sua recuperação, confirmar o resultado do procedimento e esclarecer quaisquer dúvidas que possam surgir.
Para nós, é essencial assegurar que os cuidados prestados foram ótimos e corresponderam às suas expectativas.
A nossa equipa de profissionais
TECNOLOGIA
Blocos operatórios híbridos
Dispomos da melhor tecnologia de diagnóstico por imagem e de cirurgia guiada por imagem de última geração, especialmente indicada para angiografias e intervenções vasculares minimamente invasivas.
Ecografia com fusão de imagens
O ecógrafo com fusão de imagens permite combinar, em tempo real, as imagens de ultrassons com outras modalidades de imagem (TAC, RM, PET), facilitando procedimentos de biópsia e ablação.



