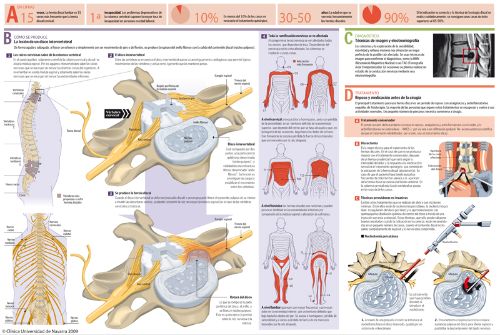
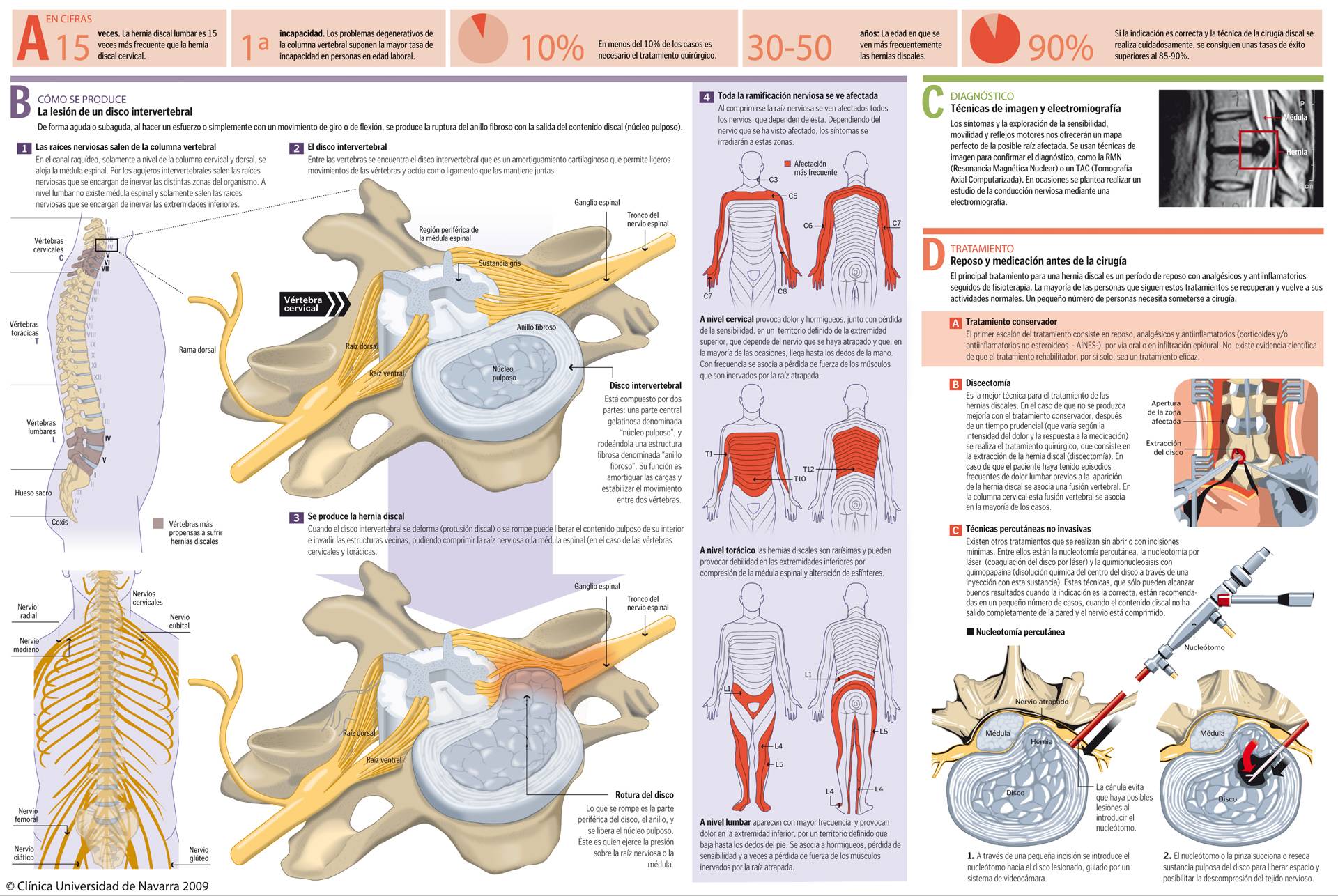
Dolor lumbar crónico
"Cuando el dolor lumbar aparece en un adulto sano a partir de los 30 años lo más frecuente es que se deba a una degeneración de los discos intervertebrales y las articulaciones posteriores".
DR. MATÍAS ALFONSO OLMOS-GARCÍA
ESPECIALISTA. DEPARTAMENTO DE CIRUGÍA ORTOPÉDICA Y TRAUMATOLOGÍA

El dolor lumbar crónico es el dolor que nace en la zona lumbar baja y que persiste en el tiempo.
El dolor lumbar puede estar asociado a dolor ciático (compresión del nervio ciático) o presentarse aisladamente. La mayoría de la población presentará o habrá presentado alguna vez en su vida algún episodio de dolor lumbar agudo que ha durado entre unas horas y varios días.
Es una enfermedad que surge a partir de los 40 años debido a la degeneración de la columna vertebral y es la principal causa de absentismo laboral y de los motivos de consulta en los servicios de Traumatología y Cirugía Ortopédica.

¿Cuáles son los síntomas del dolor lumbar crónico?
El principal síntoma es un dolor persistente en la zona lumbar baja, identificada como la parte posterior de la cintura, que se desencadena cuando se permanece de pie y mejora notablemente en la cama.
También puede percibirse en la zona inguinal incluso en genitales y, más frecuentemente, en la cara posterior del glúteo, en la cara posterior y lateral del muslo y, menos frecuentemente, en la pantorrilla y cara lateral de la pierna y en el talón.
El dolor no suele percibirse como una corriente que baja desde el glúteo hasta el pie si no que aparece como en parches, "a trozos", en la zona lumbar baja, en glúteo y muslo. Puede aparecer dificultad para andar por el dolor en la zona lumbar y extremidad inferior.
¿Tiene alguno de estos síntomas?
Puede que presente un dolor lumbar crónico
¿Cuáles son las causas de dolor lumbar?
Las causas de este síndrome pueden ser muchas y de origen variado. Anatómicamente, el dolor lumbar crónico puede proceder de las estructuras óseas y ligamentosas de la columna vertebral (por desgaste de las articulaciones posteriores o de los discos intervertebrales) o de las vísceras que rodean la columna lumbar (riñones, páncreas).
Otras mucho menos frecuentes son las traumáticas (fracturas vertebrales, espondilolisis), metabólicas (fracturas vertebrales por osteoporosis), tumorales, infecciosas y la aceleración del proceso evolutivo de la degeneración discal tras una intervención quirúrgica por hernia discal.
La causa más frecuente del dolor lumbar crónico es la degeneración de los discos intervertebrales y las articulaciones posteriores. Esto forma parte del proceso normal de involución que aparece en la columna vertebral a partir de los 20 años de edad, como ocurre en otras partes del organismo, asociado a una musculatura abdominal y lumbar pobre, sobrepeso (que hace trabajar continuamente a la columna con cargas mayores para las que está "diseñada"), y permanecer de pie durante mucho tiempo y posturas continuas forzadas en flexión lumbar.
¿Cuál es su pronóstico?
Se trata de una enfermedad crónica y los resultados van a depender en gran medida del tono físico que sea capaz de adquirir el paciente.
De modo que un paciente que sea capaz de adelgazar o mantener un peso adecuado, tonificar la musculatura y evitar los movimientos forzados de la columna tendrá un pronóstico mejor que aquel que presenta sobrepeso, abdomen prominente y un tono muscular bajo.
En caso de tener que llegar a la cirugía de fusión lumbar, ésta aporta buenos resultados con unos índices de fusión mayores del 90%, con una limitación de la movilidad lumbar escasa y reincorporación a las actividades cotidianas incluso laborales en un alto porcentaje de pacientes.
¿Cómo se diagnostica el dolor lumbar crónico?
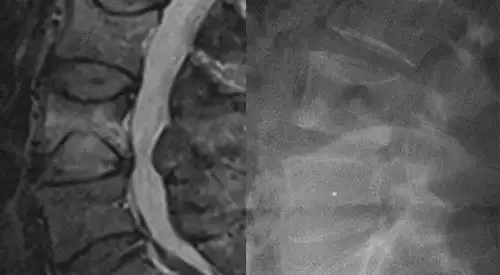
El diagnóstico del dolor lumbar crónico se realiza a partir de la historia clínica y de la exploración física que practica el médico. Es casi suficiente conocer la sintomatología que relata el paciente para orientar correctamente el diagnóstico.
Las radiografías simples en proyección AP y Lateral que realizamos son pruebas complementarias y nos permitirán descartar otro tipo de patologías, puesto que los hallazgos que podemos encontrar en ellas (disminución de la altura discal, crecimientos óseos en los márgenes vertebrales, escoliosis, etc.) también se aprecian en pacientes sin ningún tipo de dolor lumbar.
La resonancia magnética y la TAC o escáner sirven para confirmar una herniación discal u otra patología específica cuando se sospecha por la clínica, pero tienen poca utilidad en el diagnóstico del dolor lumbar crónico típico por la alta frecuencia de hallazgos supuestamente patológicos que aparecen en población asintomática.
¿Cómo se trata el dolor lumbar crónico?
El primer escalón del tratamiento se basa en:
- Estabilización de la columna lumbar: utilización de fajas o corsés y tonificación de la musculatura abdominal y espinal (ejercicios isométricos).
- Medidas de higiene postural: mobiliario ergonómico en el puesto de trabajo, evitar flexionar la columna hacia delante y mantener los pesos pegados al cuerpo.
- Conseguir un peso adecuado.
- Antiinflamatorios tanto no esteroideos como los corticoesteroides, los análgesicos y los relajantes musculares pueden ser útiles en los periodos de reagudización del dolor.
- Aplicación de corrientes, masajes, tracciones y fuentes de calor en rehabilitación pueden mejorar la sintomatología temporalmente.
- En el siguiente escalón se incluyen las infiltraciones periarticulares de anéstesico local y corticoesteroides.
- En caso de mejorar con la infiltración y reaparecer el dolor lumbar, se puede realizar la denervación percutánea del ramo posterior, rizolisis, que puede hacer remitir la sintomatología por un periodo prolongado de tiempo hasta en un 70% de los casos.
El escalón final en el tratamiento del dolor lumbar crónico es la cirugía, en la que se estabiliza la columna lumbar mediante una fijación de las vértebras afectas.
Esta fijación se realiza con injerto óseo del propio paciente y se facilita con implantes metálicos como los tornillos pediculares.
Otra opción valorable en gente joven es la prótesis discal.
¿Dónde lo tratamos?
EN NAVARRA Y MADRID